MỘT SỐ YẾU TỐ LIÊN QUAN ĐẾN TÌNH TRẠNG RỐI LOẠN ĐIỆN GIẢI Ở BỆNH NHÂN BỆNH THẬN MẠN TẠI BỆNH VIỆN ĐA KHOA TỈNH TRÀ VINH
SUMMARY
SOME FACTORS RELATED TO ELECTROLYTE DISORDERS IN PATIENTS WITH CHRONIC KIDNEY DISEASE AT TRA VINH PROVINCE GENERAL HOSPITAL
Objective: Survey some factors related to electrolyte disorders in patients with chronic kidney disease. Subjects and methods: Cross-sectional descriptive study on 287 patients diagnosed with chronic kidney disease who being treated at Tra Vinh Province General Hospital from June 2023 to September 2023. Results: Patients with hypertension had a rate of Na+ electrolyte disorders 3.21 times higher than the group of patients without hypertension (p < 0.05). The group of patients with diabetes had 1.71 times more Na+ electrolyte disorders than the group of patients without diabetes (p < 0.05). Research results show that K+ electrolyte disorders occur predominantly in subjects with chronic kidney disease accompanied by hypertension, diabetes, and dyslipidemia. However, the difference is not statistically significant (p > 0.05). The group of patients with dyslipidemia had Ca2+ electrolyte disorders 1.28 times more than the group of patients without dyslipidemia (p < 0.05). Cases of Ca2+ electrolyte disorders predominate in patients with stage V chronic kidney disease (p > 0.05). Ca2+ electrolyte disturbance in people with dialysis was 1.24 times higher than in people without dialysis (p < 0.05). Conclusions: Na+, K+ electrolyte disorders in chronic kidney disease patients are associated with hypertension and diabetes. The rate of Ca2+ electrolyte disorders predominates in patients with chronic kidney disease stage V. The rate of Ca2+ electrolyte disorders in chronic kidney disease patients with dialysis is higher than in patients without dialysis.
Bệnh thận mạn là một vấn đề cấp bách và hiện được công nhận là ưu tiên sức khỏe cộng đồng trên toàn thế giới [9]. Tổn thương thận xảy ra từ từ trong nhiều năm. Nhiều người không có bất kỳ triệu chứng nào cho đến khi bệnh thận ở giai đoạn nặng. Bệnh thận mạn ảnh hưởng đến nhiều khía cạnh bao gồm sức khỏe, thể chất, xã hội, tăng gánh nặng bệnh tật, tử vong do bệnh tim mạch, chất lượng cuộc sống thấp, giảm năng suất, mất việc làm, áp lực gia đình và rối loạn tâm thần, đồng thời cũng ảnh hưởng đến kinh tế, tài chính quốc gia [6].
Bệnh thận mạn gia tăng rất nhanh chóng ở tất cả các quốc gia và toàn cầu. Tỷ lệ mắc bệnh thận mạn trên toàn thế giới được ước tính là gần 11 - 13% [11] và trên toàn cầu vào năm 2017 ước tính có gần 700 triệu người mắc bệnh thận mạn và 1,2 triệu người chết vì các rối loạn liên quan đến bệnh thận mạn [5]. Bệnh nhân mắc bệnh thận mạn sẽ xuất hiện những biến chứng khác như biến chứng về phổi, tim mạch, thần kinh, tiêu hoá, rối loạn lipid máu, loạn dưỡng xương,... Rối loạn điện giải (RLĐG) cũng là một trong biến chứng quan trọng thường gặp trong bệnh thận mạn [13].
Vì vậy, việc phát hiện và điều trị rối loạn điện giải ở bệnh nhân bệnh thận mạn là rất quan trọng để giảm thiểu các biến chứng tiêu cực đối với sức khỏe con người. Tuy nhiên, các phương pháp điều trị rối loạn điện giải cần được cân nhắc kỹ lưỡng vì sự quá mức hoặc thiếu hụt các chất điện giải đều có thể gây ra các vấn đề ảnh hưởng nguy hiểm đến sức khoẻ. Do đó, các nghiên cứu liên quan đến rối loạn điện giải ở bệnh nhân bệnh thận mạn đang thu hút sự quan tâm đặc biệt của cộng đồng y tế. Chính vì thế, đề tài nghiên cứu về rối loạn điện giải ở bệnh nhân bệnh thận mạn là vô cùng cần thiết và có ý nghĩa lớn trong việc cải thiện chất lượng cuộc sống và sức khỏe cho bệnh nhân mắc bệnh thận mạn. Việc chẩn đoán và điều trị rối loạn điện giải ở bệnh nhân bệnh thận mạn có ý nghĩa quan trọng nhằm giúp giảm tỷ lệ tử vong và biến chứng liên quan đến rối loạn điện giải. Do đó, chúng tôi tiến hành nghiên cứu này với mục tiêu khảo sát một số yếu tố liên quan đến tình trạng rối loạn điện giải ở bệnh nhân bệnh thận mạn đang điều trị tại Bệnh viện đa khoa tỉnh Trà Vinh.
2.ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
- 1.Đối tượng nghiên cứu:
Tiêu chuẩn chọn bệnh
Bệnh nhân thỏa tiêu chuẩn chẩn đoán bệnh thận mạn (BTM) theo tiêu chuẩn KDIGO 2012 đang khám và điều trị tại Bệnh viện Đa khoa Tỉnh Trà Vinh, đồng ý tham gia nghiên cứu.
Tiêu chuẩn loại trừ: Bệnh nhân không đồng ý tham gia nghiên cứu. Bệnh nhân gặp khó khăn trong quá trình giao tiếp, không tỉnh táo, sức khỏe không cho phép trả lời những câu hỏi của người khảo sát, không nghe, không nói được. Bệnh nhân mắc các bệnh lý kèm theo: suy tim, rối loạn ăn uống, nghiện rượu, chấn thương, bệnh lý tuyến giáp, tuyến cận giáp.
- 2 Phương pháp nghiên cứu:
Thiết kế nghiên cứu: Nghiên cứu cắt ngang mô tả.
Phương pháp chọn mẫu: Chọn mẫu thuận tiện. Các bệnh nhân thỏa điều kiện sẽ được tham gia nghiên cứu.
Thời gian nghiên cứu: từ tháng 6/2023 đến tháng 9/2023
Cỡ mẫu nghiên cứu được tính theo công thức:
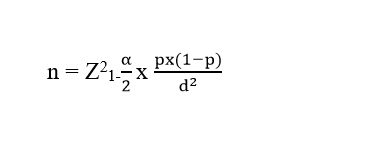 |
n: Cỡ mẫu nghiên cứu
α: Mức ý nghĩa thống kê. Chọn α = 0,05 tương ứng với độ tin cậy là 95%.
Như vậy
 |
p: Tỷ lệ hiện mắc (%). Ước tính ở mức độ cao nhất ở thời điểm nghiên cứu.
Lấy p = 16,7 % (Tham khảo từ nghiên cứu của Nguyễn Hữu Sơn) [12].
d: Khoảng sai lệch mong muốn cho phép giữa tham số mẫu và quần thể. Chọn d = 0,05
Tính được cỡ mẫu tối thiểu là 214. Trên thực tế, nghiên cứu đã thu được cỡ mẫu là 287
Nội dung nghiên cứu: Phân tích mối liên quan giữa tình trạng rối loạn điện giải và một số yếu tố như: tình trạng béo phì, tăng huyết áp, đái tháo đường, rối oạn lipid máu, bệnh tim mạch, thời gian mắc bệnh, giai đoạn bệnh và tình trạng lọc máu…
Xử lý và phân tích số liệu: Nhập liệu bằng phần mềm Epidata 3.1 và phân tích bằng phần mềm Stata 14.
3.KẾT QUẢ
3.1. Các yếu tố liên quan đến tình trạng rối loạn Na+
Bảng 1. Mối liên quan giữa rối loạn điện giải Na+ với các bệnh kèm theo ở bệnh nhân bệnh thận mạn (n = 287)
| Yếu tố liên quan | Rối loạn điện giải Na+ | PR (KTC 95%) | p | ||
| Có n (%) | Không n (%) | ||||
| Béo phì | |||||
| Có | 8 (36,36) | 14 (63,64) | 1,44 (0,80 - 2,60) | 0,256 | |
| Không | 67 (25,28) | 198 (74,72) | |||
| Tăng huyết áp | |||||
| Có | 71 (29,22) | 172 (70,78) | 3,21 (1,24 - 8,34) | 0,005 | |
| Không | 4 (9,09) | 40 (90,91) | |||
| Đái tháo đường | |||||
| Có | 25 (38,46) | 40 (61,54) | 1,71 (1,15 - 2,53) | 0,010 | |
| Không | 50 (22,52) | 172 (77,48) | |||
| Rối loạn lipid máu | |||||
| Có | 13 (36,11) | 23 (63,89) | 1,46 (0,90 - 2,38) | 0,145 | |
| Không | 62 (24,70) | 189 (75,30) | |||
| Bệnh tim mạch | |||||
| Có | 25 (30,49) | 57 (69,51) | 1,25 (0,83 - 1,88) | 0,288 | |
| Không | 50 (24,39) | 155 (75,61) | |||
| Bệnh gout | |||||
| Có | 5 (14,71) | 29 (85,29) | 0,53 (0,23 - 1,22) | 0,106 | |
| Không | 70 (27,67) | 183 (72,33) | |||
| Sỏi thận | |||||
| Có | 3 (50,00) | 3 (50,00) | 2,00 (0,86 - 4,45) | 0,186 | |
| Không | 72 (25,62) | 209 (74,38) | |||
Nhận xét:
Nhóm bệnh nhân mắc tăng huyết áp có tỷ lệ RLĐG Na+ gấp 3,21 lần nhóm bệnh nhân không mắc tăng huyết áp. Sự khác biệt này có ý nghĩa thống kê (p < 0,05).
Nhóm bệnh nhân mắc bệnh đái tháo đường có tỷ lệ RLĐG Na+ gấp 1,71 lần nhóm bệnh nhân không mắc bệnh đái tháo đường. Sự khác biệt này có ý nghĩa thống kê (p < 0,05).
Bảng 2. Mối liên quan giữa rối loạn điện giải Na+ với giai đoạn bệnh, thời gian mắc bệnh và tình trạng lọc máu ở bệnh nhân bệnh thận mạn (n = 287)
| Yếu tố liên quan | Rối loạn điện giải Na+ | PR (KTC 95%) | p | |||
| Có n (%) | Không n (%) | |||||
| Giai đoạn BTM | ||||||
| I | 1 (50,00) | 1 (50,00) | 1 | 0,700 | ||
| II | 2 (28,57) | 5 (71,43) | 0,57 (0,05 - 6,30) | |||
| IIIa | 4 (26,67) | 11 (73,33) | 0,53 (0,06 - 4,77) | |||
| IIIb | 2 (12,50) | 14 (87,50) | 0,25 (0,23 - 2,76) | |||
| IV | 6 (21,43) | 22 (78,57) | 0,43 (0,05 - 3,56) | |||
| V | 60 (27,40) | 159 (72,60) | 0,55 (0,76 - 3,95) | |||
| Thời gian mắc BTM | ||||||
| Dưới 5 năm | 55 (28,06) | 141 (71,94) | 0,78 (0,50 - 1,23) | 0,275 | ||
| Từ 5 năm trở lên | 20 (21,98) | 71 (78,02) | ||||
| Lọc máu | ||||||
| Có | 54 (26,60) | 149 (73,40) | 1,06 (0,69 - 1,64) | 0,779 | ||
| Không | 21 (25,00) | 63 (75,00) | ||||
Nhận xét: Không tìm thấy có sự liên quan giữa có RLĐG Na+ với các giai đoạn BTM, thời gian mắc BTM và tình trạng lọc máu (p > 0,05).
3.2. Các yếu tố liên quan đến tình trạng rối loạn K+
Bảng 3. Mối liên quan giữa rối loạn điện giải K+ với các bệnh kèm theo ở bệnh nhân bệnh thận mạn (n = 287)
| Yếu tố liên quan | Rối loạn điện giải K+ | PR (KTC 95%) | p | ||
| Có n (%) | Không n (%) | ||||
| Béo phì | |||||
| Có | 7 (31,82) | 15 (68,18) | 0,97 (0,51 - 1,83) | 0,923 | |
| Không | 87 (32,83) | 178 (67,17) | |||
| Tăng huyết áp | |||||
| Có | 81 (33,33) | 162 (66,67) | 1,13 (0,70 - 1,84) | 0,622 | |
| Không | 13 (29,55) | 31 (70,45) | |||
| Đái tháo đường | |||||
| Có | 26 (40,00) | 39 (60,00) | 1,31 (0,91 - 1,87) | 0,157 | |
| Không | 68 (30,63) | 154 (69,37) | |||
| Rối loạn lipid máu | |||||
| Có | 14 (38,89) | 22 (61,11) | 1,22 (0,78 - 1,91) | 0,402 | |
| Không | 80 (31,87) | 171 (68,13) | |||
| Bệnh tim mạch | |||||
| Có | 23 (28,05) | 59 (71,95) | 0,81 (0,55 - 1,20) | 0,283 | |
| Không | 71 (34,63) | 134 (65,37) | |||
| Bệnh gout | |||||
| Có | 12 (35,29) | 22 (64,71) | 1,09 (0,67 - 1,78) | 0,737 | |
| Không | 82 (32,41) | 171 (67,59) | |||
| Sỏi thận | |||||
| Có | 2 (33,33) | 4 (66,67) | 1,02 (0,32 - 3,20) | 1,000 | |
| Không | 92 (32,74) | 189 (67,26) | |||
Nhận xét:
Nhóm tình trạng RLĐG K+ xảy ra ưu thế ở những bệnh nhân bệnh tăng huyết áp gấp 1,13 lần nhóm bệnh nhân không mắc tăng huyết áp. Tuy nhiên sự khác biệt này không có ý nghĩa thống kê (p > 0,05).
Nhóm bệnh nhân mắc bệnh đái tháo đường xảy RLĐG K+ gấp 1,31 lần nhóm bệnh nhân không mắc bệnh đái tháo đường. Sự khác biệt này không ý nghĩa thống kê (p > 0,05).
Nhóm bệnh nhân mắc bệnh rối loạn lipid máu có tỷ lệ RLĐG K+ gấp 1,22 lần nhóm bệnh nhân không mắc bệnh rối loạn lipid máu. Sự khác biệt này không ý nghĩa thống kê (p > 0,05).
Bảng 4. Mối liên quan giữa rối loạn điện giải K+ với giai đoạn, thời gian mắc bệnh và tình trạng lọc máu ở bệnh nhân bệnh thận mạn (n = 287)
| Yếu tố liên quan | Rối loạn điện giải K+ | PR (KTC 95%) | p | |||
| Có n (%) | Không n (%) | |||||
| Giai đoạn BTM | ||||||
| I | 1 (50,00) | 1 (50,00) | 1 | 0,058 | ||
| II | 4 (57,14) | 3 (42,86) | 1,14 (0,13 - 10,23) | |||
| IIIa | 1 (6,67) | 14 (93,33) | 0,13 (0,01 - 2,13) | |||
| IIIb | 7 (43,75) | 9 (56,25) | 0,88 (0,11 - 7,11) | |||
| IV | 12 (42,86) | 16 (57,14) | 0,86 (0,11 - 6,60) | |||
| V | 69 (31,51) | 150 (68,49) | 0,63 (0,09 - 4,54) | |||
| Thời gian mắc BTM | ||||||
| Dưới 5 năm | 55 (28,06) | 141 (71,94) | 0,78 (0,50 - 1,23) | 0,275 | ||
| Từ 5 năm trở lên | 20 (21,98) | 71 (78,02) | ||||
| Lọc máu | ||||||
| Có | 64 (31,53) | 139 (68,47) | 0,88 (0,62 - 1,25) | 0,492 | ||
| Không | 30 (35,71) | 54 (64,29) | ||||
Nhận xét: Nghiên cứu chưa ghi nhận có sự liên quan giữa có RLĐG K+ với các giai đoạn BTM, thời gian mắc BTM và tình trạng lọc máu ở bệnh nhân bệnh thận mạn (p > 0,05)
3.3. Các yếu tố liên quan đến tình trạng rối loạn Ca2+
Bảng 5. Mối liên quan giữa rối loạn điện giải Ca2+ với các bệnh kèm theo ở bệnh nhân bệnh thận mạn (n = 287)
| Yếu tố liên quan | Rối loạn điện giải Ca2+ | PR (KTC 95%) | p | ||
| Có n (%) | Không n (%) | ||||
| Béo phì | |||||
| Có | 12 (54,55) | 10 (45,45) | 0,82 (0,56 - 1,21) | 0,260 | |
| Không | 176 (66,42) | 89 (33,58) | |||
| Tăng huyết áp | |||||
| Có | 157 (64,61) | 86 (35,39) | 0,92 (0,74 - 1,13) | 0,453 | |
| Không | 31 (70,45) | 13 (29,55) | |||
| Đái tháo đường | |||||
| Có | 44 (67,69) | 21 (32,31) | 1,04 (0,86 - 1,27) | 0,673 | |
| Không | 144 (64,86) | 78 (35,31) | |||
| Rối loạn lipid máu | |||||
| Có | 29 (80,56) | 7 (19,44) | 1,28 (1,06 - 1,53) | 0,042 | |
| Không | 159 (63,35) | 92 (36,65) | |||
| Bệnh tim mạch | |||||
| Có | 49 (59,76) | 33 (40,24) | 0,88 (0,72 - 1,08) | 0,195 | |
| Không | 139 (67,80) | 66 (32,20) | |||
| Bệnh gout | |||||
| Có | 27 (79,41) | 7 (20,59) | 1,25 (1,03 - 1,52) | 0,069 | |
| Không | 161 (63,64) | 92 (36,36) | |||
| Sỏi thận | |||||
| Có | 5 (83,33) | 1 (16,67) | 1,28 (0,89 - 1,85) | 0,668 | |
| Không | 183 (65,12) | 98 (34,88) | |||
Nhận xét: Kết quả ghi nhận nhóm bệnh nhân mắc bệnh rối loạn lipid máu có tỷ lệ RLĐG Ca2+ gấp 1,28 lần nhóm bệnh nhân không mắc bệnh rối loạn lipid máu. Sự khác biệt này có ý nghĩa thống kê (p < 0,05).
Bảng 6. Mối liên quan giữa rối loạn điện giải Ca2+ với giai đoạn, thời gian mắc bệnh và tình trạng lọc máu ở bệnh nhân bệnh thận mạn (n = 287)
| Yếu tố liên quan | Rối loạn điện giải Ca2+ | PR (KTC 95%) | p | |||
| Có n (%) | Không n (%) | |||||
| Giai đoạn BTM | ||||||
| I | 1 (50,00) | 1 (50,00) | 1 | 0,028 | ||
| II | 7 (100) | 0 (0) | 2 (0,25 - 16,26) | |||
| IIIa | 10 (66,67) | 5 (33,33) | 1,33 (0,17 - 10,42) | |||
| IIIb | 9 (56,25) | 7 (43,75) | 1,13 (0,14 - 8,88) | |||
| IV | 12 (42,86) | 16 (57,14) | 0,86 (0,11 - 6,60) | |||
| V | 149 (68,04) | 70 (31,96) | 1,36 (0,19 - 9,72) | |||
| Thời gian mắc BTM | ||||||
| Dưới 5 năm | 122 (62,24) | 74 (37,76) | 1,17 (0,99-1,38) | 0,088 | ||
| Từ 5 năm trở lên | 66 (72,53) | 25 (27,47) | ||||
| Lọc máu | ||||||
| Có | 141 (69,46) | 62 (30,54) | 1,24 (1,01 - 1,53) | 0,029 | ||
| Không | 47 (55,95) | 37 (44,05) | ||||
Nhận xét: Nghiên cứu ghi nhận những trường hợp có rối loạn điện giải Ca2+ chiếm ưu thế ở bệnh nhân bệnh thận giai đoạn V. Nhóm bệnh nhân có lọc máu tỷ lệ RLĐG Ca2+ gấp 3,21 lần nhóm bệnh nhân không lọc máu (KTC: 1,01 - 1,53). Sự khác biệt này có ý nghĩa thống kê (p < 0,05).
3.4. Các yếu tố liên quan đến tình trạng rối loạn Cl-
Bảng 7. Mối liên quan giữa rối loạn điện giải Cl- với các bệnh kèm theo ở bệnh nhân bệnh thận mạn (n = 287)
| Yếu tố liên quan | Rối loạn điện giải Cl- | PR (KTC 95%) | p | ||
| Có n (%) | Không n (%) | ||||
| Béo phì | |||||
| Có | 9 (40,91) | 13 (59,09) | 1,20 (0,70 - 2,02) | 0,534 | |
| Không | 91 (34,34) | 174 (65,66) | |||
| Tăng huyết áp | |||||
| Có | 87 (35,80) | 156 (64,20) | 1,21 (0,75 - 1,97) | 0,423 | |
| Không | 13 (29,55) | 31 (70,45) | |||
| Đái tháo đường | |||||
| Có | 22 (33,85) | 43 (66,15) | 0,96 (0,65 - 1,14) | 0,848 | |
| Không | 78 (35,14) | 144 (64,86) | |||
| Rối loạn lipid máu | |||||
| Có | 8 (22,22) | 28 (77,78) | 0,61 (0,32 - 1,14) | 0,089 | |
| Không | 92 (36,65) | 159 (63,35) | |||
| Bệnh tim mạch | |||||
| Có | 28 (34,15) | 54 (65,85) | 0,97 (0,68 - 1,38) | 0,875 | |
| Không | 72 (35,12) | 133 (64,88) | |||
| Bệnh gout | |||||
| Có | 12 (35,29) | 22 (64,71) | 1,01 (0,62 - 1,65) | 0,953 | |
| Không | 88 (34,78) | 165 (65,22) | |||
| Sỏi thận | |||||
| Có | 2 (33,33) | 4 (66,67) | 0,96 (0,30 - 3,00) | 1,000 | |
| Không | 98 (34,88) | 183 (65,12) | |||
Nhận xét: Kết quả chưa ghi nhận sự khác biệt có ý nghĩa thống kê giữa tình trạng rối loạn điện giải Cl- với nhóm bệnh nhân có bệnh béo phì, tăng huyết áp, đái tháo đường, bệnh rối loạn lipid máu, bệnh tim mạch và bệnh gout, bệnh sỏi thận với p > 0,05.
Bảng 8. Mối liên quan giữa rối loạn điện giải Cl- với giai đoạn bệnh, thời gian mắc bệnh, tình trạng lọc máu ở ở bệnh nhân bệnh thận mạn (n = 287).
| Yếu tố liên quan | Rối loạn điện giải Cl- | PR (KTC 95%) | p | ||
| Có n (%) | Không n (%) | ||||
| Giai đoạn BTM | |||||
| I | 1 (50,00) | 1 (50,00) | 1 | 0,553 | |
| II | 1 (14,29) | 6 (85,71) | 0,29 (0,02 - 4,57) | ||
| IIIa | 4 (26,67) | 11 (73,33) | 0,53 (0,06 - 4,77) | ||
| IIIb | 7 (43,75) | 9 (56,25) | 0,88 (0,11 - 7,11) | ||
| IV | 7 (25,00) | 21 (75,00) | 0,5 (0,06 - 4,06) | ||
| V | 80 (36,53) | 139 (63,47) | 0,73 (0,10 - 5,25) | ||
| Thời gian mắc BTM | |||||
| Dưới 5 năm | 69 (35,20) | 127 (64,80) | 0,97 (0,69 - 1,36) | 0,851 | |
| Từ 5 năm trở lên | 31(34,07) | 60 (65,93) | |||
| Lọc máu | |||||
| Có | 71 (34,84) | 132 (65,02) | 1,01 (0,71 - 1,44) | 0,942 | |
| Không | 29 (34,52) | 55 (65,48) | |||
Nhận xét: Nghiên cứu chưa ghi nhận có sự liên quan giữa có RLĐG Cl- với các giai đoạn BTM, thời gian mắc BTM và tình trạng lọc máu với giá trị p > 0,05.
4.BÀN LUẬN
Một số yếu tố liên quan đến tình trạng rối loạn Na+ ở bệnh nhân bệnh thận mạn
Nhóm bệnh nhân mắc tăng huyết áp có tỷ lệ RLĐG natri gấp 3,21 lần nhóm bệnh nhân không mắc tăng huyết áp. Sự khác biệt này có ý nghĩa thống kê với p < 0,05. Kết quả của chúng tôi có sự khác biệt với nghiên cứu của Kurniawan Adi Lukas và cộng sự tại Khoa Thận tại Bệnh viện Shuang Ho, Đại học Y khoa Đài Bắc cho rằng RLĐG Na+ không có mối liên quan đến tình trạng tăng huyết áp [8].
Nhóm bệnh nhân mắc bệnh đái tháo đường có tỷ lệ RLĐG natri gấp 1,71 lần nhóm bệnh nhân không mắc bệnh đái tháo đường. Sự khác biệt này có ý nghĩa thống kê vì p < 0,05. Kết quả nghiên cứu của chúng tôi tương tự cũng tìm thấy ở nghiên cứu của Kurniawan Adi Lukas và cộng sự tại Khoa Thận tại Bệnh viện Shuang Ho, Đại học Y Đài Bắc, RLĐG Na+ có mối liên quan đến bệnh nhân mắc bệnh đái tháo đường, do những thay đổi trong phân bố điện giải có thể do sự dịch chuyển thẩm thấu bởi tăng đường huyết hoặc mất chất điện giải do lợi tiểu thẩm thấu [8]
Nghiên cứu của chúng tôi chưa ghi nhận mối liên quan giữa các yếu tố giai đoạn BTM, thời gian mắc bệnh và lọc máu với tình trạng RLĐG Na+. Kết quả của chúng tôi có sự tương đồng với một số tác giả: theo nghiên cứu của Trần Thị Kiều Phương hạ natri máu có thể gặp ở tất cả người bệnh thận mạn tính và không liên quan đến các giai đoạn suy thận [15]. Nghiên cứu của Đặng Thị Việt Hà và cộng sự cũng cho thấy hạ natri máu không liên quan đến giai đoạn của BTM [2].
Một số yếu tố liên quan đến tình trạng rối loạn K+ ở bệnh nhân bệnh thận mạn
Kết quả nghiên cứu ghi nhận tình trạng RLĐG K+ xảy ra chiếm ưu thế ở bệnh nhân mắc tăng huyết áp có tỷ lệ RLĐG K+ gấp 1,13 lần nhóm bệnh nhân không mắc tăng huyết áp. Tuy nhiên, sự khác biệt này không có ý nghĩa thống kê vì p > 0,05. Kết quả này tương tự nghiên cứu của Phạm Vĩnh Phú và cộng sự cũng cho rằng nhóm bệnh nhân tăng huyết áp không có mối quan đến tình trạng tăng kali máu ở bệnh nhân BTM (p = 0,080) [14]. Nhiều tác giả cho rằng nguy cơ phát triển tăng kali máu cũng đã được tìm thấy những bệnh nhân tăng huyết áp đang điều trị [7]. Sự khác biệt của nghiên cứu của tôi có lẽ do cỡ mẫu nhỏ, thời gian nghiên cứu ngắn.
Nhóm bệnh nhân BTM có RLĐG K+ xảy ra chiếm ưu thế ở bệnh nhân mắc đái tháo đường gấp 1,31 lần nhóm bệnh nhân không mắc bệnh đái tháo đường. Tuy nhiên, sự khác biệt này không có ý nghĩa thống kê vì p > 0,05. Nghiên cứu của Phạm Vĩnh Phú và cộng sự tiến hành trên 855 bệnh nhân nội trú tại Bệnh viện Thống Nhất cho thấy tình trạng rối loạn tăng K+ máu có mối liên quan đến bệnh đái tháo đường [14]. Nghiên cứu của Lisa M. Einhorn và cộng sự, nghiên cứu cũng cho rằng rối loạn điện giải K+ có mối liên quan đến bệnh đái tháo đường [3]. Theo Tsering Dhondup và Qi Qian cho thấy tăng kali máu cũng có thể được gây ra trầm trọng hơn do sự dịch chuyển xuyên tế bào do thiếu insulin, nhiễm toan chuyển hoá do khoáng chất và phân huỷ mô, hấp thụ nhiều điện giải kali và khiếm khuyết do thuốc gây ra trong quá trình bài tiết điện giải kali qua thận. Vì thế bệnh nhân đái tháo đường mắc BTM cũng có nguy cơ bị tăng kali máu do giảm aldosteron, giảm renin máu [17]. Tương tự, nghiên cứu của Anago E và cộng sự tại Benin cho thấy tăng kali máu có liên quan đáng kể đến bệnh nhân đái tháo đường [1].
Nhóm bệnh nhân BTM RLĐG K+ xảy ra chiếm ưu thế ở rối loạn lipid máu gấp 1,22 lần nhóm bệnh nhân không mắc bệnh rối loạn lipid máu. Tuy nhiên sự khác biệt này không có ý nghĩa thống kê vì p > 0,05.
Không có sự liên quan giữa có RLĐG K+ với các giai đoạn BTM, sự khác biệt này không có ý nghĩa thống kê với p > 0,05. Kết quả nghiên cứu chúng tôi có sự tương đồng với nghiên cứu của Đặng Thị Việt Hà cũng cho thấy tăng kali máu không liên quan đến giai đoạn của BTM [2].
Một số yếu tố liên quan đến tình trạng rối loạn Ca2+ ở bệnh nhân bệnh thận mạn
Nghiên cứu của chúng tôi ghi nhận nhóm bệnh nhân mắc bệnh rối loạn lipid máu có tỷ lệ RLĐG Ca2+ gấp 1,28 lần nhóm bệnh nhân không mắc bệnh rối loạn lipid máu Sự khác biệt này có ý nghĩa thống kê với p < 0,05. Kết quả nghiên cứu của chúng tôi tương tự cũng tìm thấy ở nghiên cứu của Kurniawan, Adi Lukas và cộng sự rối loạn lipid máu có liên quan rối loạn điện giải tăng calci [8]. Nghiên cứu của Gallo L và cộng sự cũng tìm thấy mối liên hệ tích cực giữa calci huyết thanh với rối loạn lipid máu [4]. Ở những bệnh nhân bị BTM, sự chuyển hóa lipoprotein bất thường dẫn đến rối loạn lipid máu, bao gồm tăng triglycerid máu, tăng lượng lipoprotein giàu chất béo trung tính còn sót lại, giảm HDL - cholesterol và tăng lipoprotein. Cơ sở sinh lý bệnh của rối loạn lipid máu và BTM không chỉ là tình trạng xơ vữa động mạch trầm trọng hơn trong vi tuần hoàn thận mà còn là sự lắng đọng lipoprotein trong cấu trúc cầu thận, kích thích các cytokine và các yếu tố tăng trưởng liên quan đến tình trạng viêm và xơ hóa [16].
Nghiên cứu ghi nhận những trường hợp có rối loạn điện giải Ca2+ chiếm ưu thế ở bệnh nhân bệnh thận giai đoạn V (p = 0,028). Điều này có thể được giải thích là do ở những bệnh nhân bệnh thận mạn khi chức năng thận suy giảm sẽ giảm sản xuất enzyme 1-hydrolase, dẫn đến việc giảm hình thành 1,25-dihydrocholecalciferol (calcitriol), từ đó làm giảm hấp thu calci ở tế bào biểu mô ruột và ống thận. Khi chức năng thận càng giảm thì tình trạng hạ calci máu càng tăng [10].
Nghiên cứu không ghi nhận mối liên quan giữa rối loạn điện giải Ca2+ với thời gian mắc bệnh. Tuy nhiên kết quả ghi nhận nhóm bệnh nhân có lọc máu tỷ lệ RLĐG Ca2+ gấp 1,24 lần nhóm bệnh nhân không lọc máu (p = 0,029). Nguyên nhân là do nhóm bệnh nhân có lọc máu thường là nhóm bệnh nhân bệnh thận mạn ở giai đoạn IV và V, chức năng thận suy giảm khá nhiều ảnh hưởng đến việc hấp thu calci ở ruột và tái hấp thu calci ở ống thận.
Một số yếu tố liên quan đến tình trạng rối loạn Cl- ở bệnh nhân bệnh thận mạn
Nghiên cứu của chúng tôi hiện chưa ghi nhận được mối liên quan giữa RLĐG Cl- với tình trạng tăng huyết áp, béo phì, đái tháo đường, rối loạn lipid máu, bệnh lý tim mạch, gout và sỏi thận ở các đối tượng nghiên cứu (p > 0,05).
Kết quả nghiên cứu cũng ghi nhận không có sự liên quan giữa có RLĐG Cl- với các giai đoạn BTM (p > 0,05). Kết quả nghiên cứu chúng tôi có sự tương đồng với nghiên cứu của Đặng Thị Việt Hà cũng cho thấy giảm Cl- máu không liên quan đến giai đoạn của BTM [2].
Ngoài ra, kết quả ghi nhận không có sự liên quan giữa có RLĐG Cl- với thời gian mắc BTM và tình trạng lọc máu (p > 0,05).
- KẾT LUẬN
Kết quả nghiên cứu cho thấy, tình trạng rối loạn điện giải Na+, K+ ở bệnh nhân bệnh thận mạn có liên quan với tình trạng tăng huyết áp và đái tháo đường. Tỷ lệ rối loạn điện giải Ca2+ chiếm ưu thế ở bệnh nhân bệnh thận mạn giai đoạn V. Tình trạng rối loạn điện giải Ca2+ ở những người bệnh thận mạn có lọc máu chiếm tỷ lệ cao hơn ở bệnh nhân không lọc máu.
TÀI LIỆU THAM KHẢO
[1] Anogo E, Medehouenou T, Akpovi CD, et al (2016), “Electrolyte disturbances in diabetic patients in Cotonou, Benin”, Int J Res Med Sci. 2016; 4:5430-5.
[2] Đặng Thị Việt Hà, Đỗ Gia Tuyển (2016), “Khảo sát rối loạn điện giải ở bệnh nhân suy thận mạn tính”, Tạp chí Y học Việt Nam tháng 2, số 2, tr. 55.
[3] Einhorn L. M, Zhan Min, Hsu V. D, et al (2009), “The Frequency of Hyperkalemia and Its Significance in Chronic Kidney Disease”, Jama Network, vol. 169 no. 12, 2009
[4] Gallo L, Faniello MC, Canino G, et al (2016), “Serum calcium increase correlates with worsening of lipid profile” an observational study on a large cohort from South Italy. Medicine. 2016;95:e2774
[5] GBD Chronic Kidney Disease Collaboration (2020), “Global, regional, and national burden of chronic kidney disease, 1990 - 2017: A systematic analysis for the Global Burden of Disease Study 2017”, volume 395, issue 10225, pp 709 - 733.
[6] Johansen K. L, Chertow G. M, Kutner N. G, et al (2010). “Low level of self-reported physical activity in ambulatory patients new to dialysis”. Kidney international, volume 78, issue 11, pp 1164-1170, DOI: 10.1038/ki.2010.312.
[7] Kovesdy CP (2016), “Epidemiology of hyperkalemia”, Kidney Int Suppl. 2016; 6:3-6.
[8] Kurniawan A.L, Yang, YL., Hsu, CY. et al (2021). “Association between metabolic parameters and risks of anemia and electrolyte disturbances among stages 3-5 chronic kidney disease patients in Taiwan”, BMC Nephrol 22, 385, DOI: 10.1186/s12882-021-02590-w.
Link: https://doi.org/10.1016/S0140-6736(20)30045-3
[9] Lozano R, Naghavi M, Foreman K et al (2022), “Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: A systematic analysis for the Global Burden of Disease Study 2010”, Articles volume 380, issue 9859. https://doi.org/10.1176/appi.psy.51.6.528
[10] Mai Phương Thảo, Lê Quốc Tuấn (2023), “Sinh lý hệ thận niệu”, Sinh lý học y khoa, NXB Y Học TP.HCM, trang 186-253.
[11] Nathan R. Hill, Samuel T. Fatoba, Jason L. Oke, et al (2016), “Global prevalence of chronic kidney disease a systematic review and meta-analysis,” PLoS One,. DOI: 10.1371/journal.pone.0158765.
[12] Nguyễn Hữu Sơn (2009), “Nghiên cứu thực trạng rối loạn điện giải ở bệnh nhân mắc bệnh thận mạn tính tại Bệnh viện Đa khoa Bắc Giang”, Luận văn Thạc sỹ Y học, Đại học Thái Nguyên Trường Đại học Y - Dược.
[13] Nguyễn Trường Sơn (2018). “Phác đồ điều trị 2018 - Phần nội khoa - Tập 1”, Nhà xuất bản Y học, Hồ Chí Minh, tr 415 – 419
[14] Phạm Vĩnh Phú, Lê Văn Lắm, Nguyễn Phan Thuỷ Tiên và cộng sự (2019), “Ảnh hưởng của chức năng thận lên tăng kali máu của bệnh nhân nội trú tại Bệnh viện Thống Nhất”, Tạp chí Y học Thành phố Hồ Chí Minh - tập 23, số 3.
[15] Trần Thi Kiều Phương (2006), “Nghiên cứu đặc điểm lâm sàng, cận lâm sàng nguyên nhân và yếu tố thuận lợi gây hạ natri máu ở người bệnh mắc bệnh thận mạn tính tại khoa Thận - Tiết niệu Bệnh viện Bạch Mai”, Luận văn tốt nghiệp Bác sĩ Nội trú, Đại học Y Hà Nội.
[16] Trần Văn Chất (2008), “Bệnh thận”, Nhà xuất bản Y học Hà Nội, tr. 48 – 58
[17] Tsering Dhondup, Qi Qian (2017), “Electrolyte and Acid–Base Disorders in Chronic Kidney Disease and End-Stage Kidney Failure”, Division of Nephrology and Hypertension, Department of Medicine, Mayo Clinic, College of Medicine, Rochester, MN, USA.
Tác giả:
Thạc sĩ – Bác sĩ TRẦN HẢI HÀ
Bác sĩ chuyên khoa I TRƯƠNG THỊ BÍCH PHƯƠNG
Cử nhân xét nghiệm: LÝ HỒ MINH THƯ
Đơn vị công tác: Trường Đại Học Trà Vinh
Cùng chuyên mục

"Phải đặt phát triển y học cổ truyền trong tổng thể chiến lược phát triển của đất nước trong giai đoạn mới"
10:31 | 21/05/2026 Y học cổ truyền

Phác đồ Ngũ hành sinh hóa hỗ trợ điều trị ung thư – hóa trị đa đích từ hợp chất thiên nhiên
16:30 | 14/05/2026 Y học cổ truyền

Nấm độc khó phân biệt bằng mắt thường, chuyên gia khuyến cáo tuyệt đối không ăn
14:13 | 12/05/2026 Tư vấn

Điều trị bệnh gout từ thảo dược
15:15 | 11/05/2026 Tư vấn

Loại trừ bệnh sốt rét, cần triển khai ngay và quyết liệt
04:04 | 29/04/2026 Thông tin đa chiều

Bác sĩ lưu ý thói quen nguy hiểm dễ gây đột quỵ khi trời nắng nóng
07:07 | 26/04/2026 Tư vấn
Các tin khác

“Thải độc” bằng chanh liều cao: Từ trào lưu mạng đến những ca nhập viện, thậm chí tử vong
07:07 | 21/04/2026 Thông tin đa chiều

Thực đơn dinh dưỡng bảo vệ thận cho người bị chứng thận hư
11:20 | 20/04/2026 Thông tin đa chiều

Những thực phẩm người cao tuổi nên tránh để bảo vệ sức khỏe
07:07 | 20/04/2026 Tư vấn

Tắm - xông - Ngâm thuốc đúng cách giúp cơ thể thải độc và tái sinh tế bào
04:04 | 20/04/2026 Tư vấn

Dưỡng sinh Tâm - Thân - Ý
15:15 | 19/04/2026 Tư vấn

Bị bỏng có nên bôi nghệ?
04:04 | 17/04/2026 Tư vấn

Hội chẩn đa chuyên khoa: Chuẩn mực mới, hy vọng mới cho người bệnh ung thư
07:07 | 16/04/2026 Thông tin đa chiều

Ăn nhiều trứng muối dễ bị nhiễm độc chì
16:32 | 14/04/2026 Tư vấn

Bộ Y tế đặt mục tiêu nâng tầm dược liệu Việt Nam
21:25 | 11/04/2026 Y học cổ truyền

Ngưu bàng: Công dụng theo y học cổ truyền và các bài thuốc thường gặp
06:50 | 04/04/2026 Y học cổ truyền

Hội nghị khoa học- Định hướng mới cho sự kết hợp Y học Cổ truyền và Y học hiện đại trong kỷ nguyên số
6 ngày trước Hoạt động hội

Hợp tác phát triển Nam dược: Hội Nam Y Việt Nam và Giáo hội Phật giáo Hòa Hảo chung tay chăm sóc sức khỏe Nhân dân
7 ngày trước Hoạt động hội

Hội nghị Ban Thường vụ Hội Nam Y Việt Nam lần thứ 14: Kiến tạo nền móng cho nhiệm kỳ mới và nâng tầm vị thế y học dân tộc
11-04-2026 11:01 Hoạt động hội

Hành Trình "Về Nguồn": Lãnh Đạo Hội Nam Y Việt Nam Dâng Hương Tại Cụm Di Tích Y Thánh Tuệ Tĩnh
01-04-2026 21:00 Hoạt động hội

Chi hội Nam Y tỉnh Thái Nguyên: Tổng kết công tác năm 2025 và triển khai nhiệm vụ trọng tâm năm 2026
26-03-2026 21:00 Hoạt động hội




