Tiếp cận chẩn đoán rối loạn trầm cảm chủ yếu ở người cao tuổi
TÓM TẮT:
Mục tiêu: Bài viết trình bày cách tiếp cận rối loạn trầm cảm chủ yếu ở người cao tuổi dựa trên các bằng chứng từ y văn hiện có. Trong đó, nội dung tập trung mô tả đặc điểm dịch tễ học, các biểu hiện lâm sàng thường gặp cũng như những biểu hiện không điển hình của trầm cảm ở nhóm tuổi này, đồng thời phân tích các yếu tố nguy cơ và cơ chế bệnh sinh liên quan. Bên cạnh đó, bài viết cũng làm rõ cách tiếp cận trong sàng lọc và chẩn đoán thông qua các công cụ đánh giá thường được sử dụng như thang đo PHQ-9, GDS và tiêu chuẩn chẩn đoán DSM-5-TR. Ngoài ra, bài viết cũng góp phần cung cấp cơ sở khoa học nhằm hỗ trợ phát hiện sớm, chẩn đoán chính xác và nâng cao hiệu quả tiếp cận rối loạn trầm cảm chủ yếu ở người cao tuổi trong thực hành lâm sàng.
Từ khóa: trầm cảm, người cao tuổi, DSM-5-TR
ABSTRACT:
Objective: This article presents an approach to major depressive disorder in older adults based on evidence from the existing literature. The content focuses on describing epidemiological characteristics, common clinical manifestations, as well as atypical presentations of depression in this population, while also analyzing associated risk factors and underlying pathophysiological mechanisms. In addition, the article clarifies approaches to screening and diagnosis using commonly applied assessment tools such as the Patient Health Questionnaire-9 (PHQ-9), the Geriatric Depression Scale (GDS), and the diagnostic criteria of DSM-5-TR. Furthermore, the article aims to provide a scientific basis to support early detection, accurate diagnosis, and improved clinical management of major depressive disorder in older adults.
Keywords: Depression, older adults, DSM-5-TR.
Chỉ số Doi:
Ngày nhận bài: 15/01/2026
Ngày hoàn thiện biên tập: 25/01/2026
Ngày duyệt đăng: 25/01/2026
I. ĐẶT VẤN ĐỀ
Rối loạn trầm cảm chủ yếu (RLTCCY) là một trong những rối loạn khí sắc phổ biến, gây ảnh hưởng đáng kể đến sức khỏe và chất lượng cuộc sống của người bệnh, đồng thời là nguyên nhân hàng đầu gây gánh nặng khuyết tật trên toàn cầu. Theo Tổ chức Y tế Thế giới (WHO), năm 2023 ước tính có khoảng 280 triệu người đang sống chung với trầm cảm [1]. Người mắc RLTCCY thường bị suy giảm đáng kể về sức khỏe, giảm khả năng lao động và học tập, ảnh hưởng nghiêm trọng đến chất lượng cuộc sống. Khoảng hai phần ba bệnh nhân trầm cảm có ý định tự tử và khoảng 10–15% bệnh nhân tử vong do tự tử [2].
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Trong bối cảnh dân số thế giới và Việt Nam đang có xu hướng già hóa nhanh chóng, tỉ lệ người cao tuổi (NCT) trong dân số ngày càng gia tăng. Dự báo từ năm 2015 đến năm 2050, tỉ lệ dân số toàn cầu trên 60 tuổi sẽ tăng gấp đôi, từ 12% lên 22% [3]. Tại Việt Nam, tỉ lệ người cao tuổi năm 2019 đã tăng 0,6% so với năm 2014 [4,5]. Do đó, các vấn đề sức khỏe ở người cao tuổi ngày càng trở thành mối quan tâm quan trọng, không chỉ về sức khỏe thể chất mà còn về sức khỏe tâm thần.
Tuy nhiên, cách tiếp cận rối loạn trầm cảm chủ yếu ở người cao tuổi vẫn còn nhiều hạn chế do sự khác biệt về công cụ sàng lọc và tiêu chuẩn chẩn đoán giữa các cơ sở y tế, cũng như do các biểu hiện lâm sàng ở nhóm tuổi này thường không điển hình và dễ bị che lấp bởi các bệnh lý cơ thể kèm theo. Vì vậy, việc hệ thống hóa các đặc điểm lâm sàng và cách tiếp cận chẩn đoán rối loạn trầm cảm chủ yếu ở người cao tuổi có ý nghĩa quan trọng trong việc phát hiện sớm và quản lý hiệu quả rối loạn này trong thực hành lâm sàng.
III. KẾT QUẢ
3.1. Định nghĩa
Theo WHO, RLTCCY đặc trưng là những nỗi buồn dai dẳng hoặc mất hứng thú với các hoạt động mà mọi người thường yêu thích kèm theo không thể thực hiện các hoạt động hằng ngày trong 14 ngày hoặc lâu hơn [6].
3.2. Dịch tễ học về rối loạn trầm cảm chủ yếu
Nghiên cứu về dịch tễ học của RLTCCY đã giúp chúng ta hiểu biết nhiều hơn về rối loạn này, là một trong những rối loạn tốn kém nhất. Tỉ lệ lưu hành của RLTCCY trong dân số chung khoảng 12,9%, tỉ lệ mắc trong một năm là 7,2% và tỉ lệ lưu hành suốt đời [2] là 10,8%. Tại Hoa Kỳ, dữ liệu dịch tễ học gần đây nhất cho thấy tỉ lệ của RLTCCY trong 1 năm là 7,1%, gần giống với dữ liệu quốc tế [2]. Tỉ lệ này có sự khác biệt rõ rệt theo nhóm tuổi, tỉ lệ ở nhóm tuổi từ 18 tuổi đến 29 tuổi cao gấp 3 lần tỉ lệ mắc bệnh ở những người từ 60 tuổi trở lên [7]. Độ tuổi khởi phát trung bình của RLTCCY là 40 tuổi, 50% bệnh nhân khởi phát trong độ tuổi từ 20-50 tuổi. Tuy nhiên, cũng có thể khởi phát sớm hơn hoặc muộn hơn. RLTCCY không phụ thuộc vào quốc gia hay nền văn hoá mà rối loạn này xảy ra ở nữ giới nhiều hơn nam giới. Sự khác biệt này được giải thích bằng nhiều cách khác nhau cả về mặt sinh học, tâm lý và xã hội chẳng hạn như sự thay đổi về hormone, sự bất bình đẳng của phụ nữ trong xã hội. Bên cạnh đó, điều đáng ngạc nhiên là trầm cảm phổ biến hơn ở vùng nông thôn so với thành thị. Ngoài ra, tỉ lệ của RLTCCY cao đáng kể ở những người có quan hệ xã hội kém hoặc li dị, ly thân, góa bụa [2].
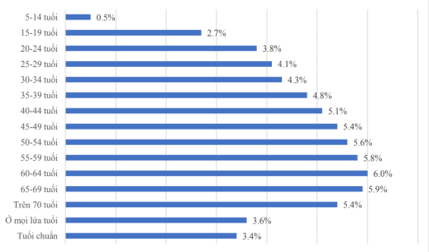 |
| Biểu đồ 1. Tần suất mắc các rối loạn trầm cảm theo nhóm tuổi trên thế giới năm 2019 “Nguồn: Dữ liệu thống kê của Gánh nặng bệnh tật toàn cầu năm 2019” [8] |
RLTCCY có cơ chế bệnh sinh đa yếu tố. Giả thuyết kinh điển trước đây được cho là một căn bệnh do thiếu hụt monoamine đặc trưng bởi nồng độ serotonin, norepinephrine và dopamin giảm thấp ở khe synap trong hệ thần kinh trung ương [9]. Phần lớn các nghiên cứu về sinh học thần kinh của RLTCCY đều tập trung vào vai trò của các chất dẫn truyền thần kinh này.
(a) Noradrenaline
Bằng chứng thuyết phục nhất về vai trò trực tiếp của hệ thống noradrenaline trong rối loạn trầm cảm dựa vào mối tương quan giữa sự giảm điều hòa của các thụ thể ß-adrenergic và đáp ứng về mặt lâm sàng của thuốc chống trầm cảm. Ngoài ra, việc kích thích các thụ thể tiền synap b2 dẫn đến giảm lượng norepinephrine được phóng thích, các thụ thể này cũng nằm trên tế bào thần kinh tiết serotonin và điều chỉnh lượng serotonin được phóng thích [2].
(b) Serotonin
Hầu hết các thuốc chống trầm cảm thế hệ mới đều tác động lên serotonin chứ không phải norepinephrine và serotonin trở thành một chất dẫn truyền thần kinh liên quan nhất đến trầm cảm. Sự suy giảm serotonin có thể dẫn đến trầm cảm và một số bệnh nhân có xung động tự sát do nồng độ serotonin trong dịch não tủy thấp và vị trí tái hấp thu serotonin trên bề mặt tiểu cầu [2].
(c) Dopamine
Về chất dẫn truyền thần kinh dopamine, hoạt động của dopamine có thể giảm trong trầm cảm và tăng trong hưng cảm. Sự khám phá ra các phân nhóm mới của thụ thể dopamine và tăng hiểu biết về chức năng điều hòa tiền synap và hậu synap của dopamine càng thúc đẩy các nghiên cứu về mối liên quan giữa dopamine và các rối loạn khí sắc. Bên cạnh đó, ta cũng thấy những thuốc và bệnh gây giảm nồng độ dopamine (ví dụ như Parkinson) cũng làm xuất hiện các triệu chứng trầm cảm, trong khi đó những thuốc làm tăng nồng độ dopamine giúp làm giảm các triệu chứng này. Ngược lại, các thuốc làm tăng nồng độ dopamine chẳng hạn như tyrosine, amphetamine và bupropion làm giảm các triệu chứng trầm cảm [2]. Điều này càng củng cố vai trò của dopamine trong bệnh sinh của RLTCCY.
- Các cơ chế khác
Ngoài ra, khả biến thần kinh là khả năng thích nghi của bộ não với những biến cố và căng thẳng lâu dài hoặc những kích thích nội sinh. Những thay đổi này mang tính thích nghi và tăng khả năng phục hồi ở nhóm nguy cơ cao, tuy nhiên có thể không thích nghi dẫn đến các bệnh lý thần kinh và rối loạn tâm thần [9].
Bên cạnh đó, cơ chế bệnh sinh của trầm cảm có liên quan đến đồi hải mã. Đồi hải mã có vai trò điều chỉnh khí sắc. Một phần do đồi hải mã có liên quan với các vùng não mà liên quan đến cảm xúc như hạch hạnh nhân và vùng vành cung vỏ não trán trước. Thứ hai là do đồi hải mã có khả năng tiếp tục sản xuất tế bào thần kinh ở người trưởng thành. Thứ ba là do vai trò của nó trong điều hòa trục hạ đồi - tuyến yên - tuyến thượng thận, có mối liên quan giữa căng thẳng và nồng độ cortisol, nồng độ cortisol tăng cao trong trầm cảm [9].
TIẾP CẬN CHẨN ĐOÁN
3.4. Đặc điểm lâm sàng rối loạn trầm cảm chủ yếu
Khí sắc trầm và mất hứng thú hoặc vui thích là những triệu chứng chính của bệnh trầm cảm. Ở một số bệnh nhân, khí sắc trầm là một điểm riêng để phân biệt với nỗi buồn thông thường hoặc đau thương. Bệnh nhân thường mô tả triệu chứng của trầm cảm là một nỗi đau tinh thần tột độ. Một số khác coi đó là một căn bệnh thể chất khiến họ cảm thấy kiệt sức và không có động lực. Những người khác thì khó tận hưởng những hoạt động bình thường mình yêu thích. Chậm tâm thần vận động toàn diện là một trong số các dấu hiệu của trầm cảm có thể quan sát được, bệnh nhân ít cử động tự phát, cử động chậm chạp làm đôi khi người ta nhầm với hội chứng căng trương lực. Tuy nhiên, kích động tâm thần vẫn xảy ra bao gồm các hành vi xoắn vặn tay hoặc giật tóc. Các nghiên cứu cho thấy 97% bệnh nhân đều nói về việc giảm năng lượng, khó khăn trong hoàn thành nhiệm vụ, giảm khả năng học tập và công việc và ít động lực để thực hiện các dự án mới [2]. Ngoài ra, 80% bệnh nhân cho biết rằng bị khó ngủ, mất ngủ cuối hôm và thức giấc nhiều lần trong đêm [2]. Bên cạnh đó, nhiều bệnh nhân giảm cảm giác thèm ăn và sụt cân, nhưng có những người khác lại thèm ăn, tăng cân và ngủ nhiều hơn. Bệnh nhân trầm cảm thường có cái nhìn tiêu cực về thế giới và bản thân. Nội dung suy nghĩ của họ thường bận tâm về sự mất mát, cảm giác tội lỗi, tự sát và cái chết. Khoảng 2/3 bệnh nhân trầm cảm có ý nghĩ tự tử và có đến 15% tự tử. Khoảng 50-75% bệnh nhân trầm cảm có mức độ suy giảm nhận thức, 84% bệnh nhân không thể tập trung, 67% bệnh nhân giảm khả năng suy nghĩ [2].
3.5. Tiêu chuẩn chẩn đoán rối loạn trầm cảm chủ yếu
Hiện nay hai hệ thống tiêu chuẩn chẩn đoán các rối loạn tâm thần dành cho bác sĩ lâm sàng đánh giá phổ biến trên thế giới là Sổ tay Phân loại bệnh tật quốc tế, bản thứ 11 (ICD – 11) vào năm 2019, hệ thống này được dùng nhiều trong thực hành lâm sàng và Sổ tay Chẩn đoán và Thống kê các Rối loạn Tâm thần, bản thứ 5, đã sửa đổi (DSM – 5 – TR) vào năm 2022 của Hiệp hội Tâm thần học Hoa Kỳ, hệ thống chẩn đoán của DSM – 5 – TR được sử dụng nhiều trong giảng dạy và nghiên cứu khoa học, trong phạm vi nghiên cứu này, chúng tôi sử dụng hệ thống tiêu chuẩn chẩn đoán của DSM – 5 – TR. Theo DSM – 5 – TR, một bệnh nhân được chẩn đoán là mắc RLTCCY khi thỏa các tiêu chí sau [7]:
A. Năm (hoặc hơn) các triệu chứng dưới đây, hiện diện trong suốt một khoảng thời gian 2 tuần và gây nên sự thay đổi so với chức năng trước đây. Ít nhất 1 trong số các triệu chứng phải bao gồm: (1) khí sắc trầm cảm và (2) mất quan tâm hoặc hứng thú.
Ghi chú: Không liệt kê các triệu chứng mà đã rõ ràng quy cho một bệnh lý y khoa khác.
(1) Khí sắc trầm cảm hầu như cả ngày và gần như mỗi ngày, do chính bệnh nhân kể lại (Ví dụ: cảm thấy buồn, trống rỗng, vô vọng…) hoặc được quan sát bởi người khác (Ví dụ: dễ khóc) (Lưu ý: ở trẻ em và trẻ vị thành niên, có thể là khí sắc dễ bực tức).
(2) Giảm quan tâm hứng thú rõ rệt ở tất cả, hoặc hầu như tất cả, các hoạt động hầu như cả ngày và gần như mỗi ngày (được bệnh nhân kể lại hoặc được quan sát thấy bởi người khác).
(3) Sụt cân rõ rệt khi không ăn kiêng hoặc tăng cân (Vd: thay đổi 5% cân nặng hoặc hơn trong 1 tháng) hoặc giảm hoặc tăng cảm giác ngon miệng gần như mỗi ngày (Lưu ý: ở trẻ em, có thể không tăng cân ở mức bình thường).
(4) Mất ngủ hoặc ngủ nhiều, xảy ra hầu như hàng ngày.
(5) Kích động hoặc chậm chạp tâm thần – vận động hầu như hàng ngày (có thể quan sát thấy được bởi những người xung quanh, không phải hạn chế ở những cảm giác chủ quan thấy bồn chồn hoặc buồn bã trong lòng).
(6) Mệt mỏi hoặc mất sinh lực hầu như hàng ngày.
(7) Cảm giác thấy mình vô dụng, không có giá trị hoặc tự thấy tội lỗi quá đáng hoặc quá mức một cách không phù hợp (có thể là hoang tưởng) hầu như hàng ngày (không phải chỉ đơn thuần là ân hận, tự trách mình hoặc tự cảm thấy bản thân có lỗi khi mắc bệnh).
(8) Do dự, giảm năng lực tập trung và suy nghĩ, hầu như hàng ngày (có thể do chính bệnh nhân kể lại hoặc do người chung quanh thấy được).
(9) Ý nghĩ về cái chết tái diễn nhiều lần (nhưng không chỉ đơn thuần là bệnh nhân sợ chết), ý tưởng tự tử tái diễn nhiều lần nhưng không có kế hoạch cụ thể nào, hoặc có toan tính tự tử, hoặc có kế hoạch cụ thể để thực hiện việc tự tử.
B. Các triệu chứng gây nên sự đau khổ rõ rệt về mặt lâm sàng hoặc làm suy giảm các chức năng về mặt xã hội, nghề nghiệp hoặc các lĩnh vực quan trọng khác.
C. Giai đoạn này không gây ra bởi tác động sinh lý của một chất hoặc của một bệnh lý y khoa khác.
Ghi chú: Các tiêu chuẩn A – C đại diện cho 1 giai đoạn trầm cảm chủ yếu.
Ghi chú: Các đáp ứng đối với một mất mát to lớn (mất người thân, phá sản, tổn thất do thiên tai, bệnh nặng hoặc tàn tật) có thể bao gồm cảm giác buồn rầu, sự nghiền ngẫm về mất mát, mất ngủ, ăn kém ngon và sụt cân như trong tiêu chuẩn A, có thể giống với một giai đoạn trầm cảm. Mặc dù những triệu chứng này có thể hiểu được hoặc được coi là phù hợp với sự mất mát, nhưng sự hiện diện của một giai đoạn trầm cảm chủ yếu bên cạnh những đáp ứng bình thường với mất mát nên được xem xét cẩn trọng. Quyết định này bắt buộc đòi hỏi thực hiện việc đánh giá về mặt lâm sàng dựa trên tiền sử cá nhân cũng như các chuẩn mực văn hóa về sự biểu hiện đau khổ trong bối cảnh mất mát.
D. Giai đoạn trầm cảm chủ yếu này không được giải thích tốt hơn bởi rối loạn cảm xúc phân liệt, tâm thần phân liệt, rối loạn dạng phân liệt, rối loạn hoang tưởng hoặc phổ tâm thần phân liệt chuyên biệt hoặc không chuyên biệt, và các rối loạn tâm thần khác.
E. Chưa từng có giai đoạn hưng cảm hoặc hưng cảm nhẹ.
Ghi chú: Sự loại trừ này không được áp dụng nếu giai đoạn hưng cảm hoặc hưng cảm nhẹ gây ra do tác dụng của một chất hoặc do tác động sinh lý của một bệnh lý y khoa khác.
3.6. Thang đo trầm cảm
Có nhiều thang đo được sử dụng trong đánh giá rối loạn trầm cảm chủ yếu bao gồm thang đo do bác sĩ đánh giá (HAM – D) và thang đo do bệnh nhân đánh giá (PHQ – 9, QIDS – SR) [10]. Một đặc điểm quan trọng của thang đo là độ nhạy thay đổi theo thời gian. Hay nói cách khác, điểm số của thang đo sẽ tăng hoặc giảm, phản ánh tình trạng trầm cảm nặng lên hay cải thiện với các liệu pháp điều trị. Chính vì thế, thang đo được ứng dụng trong chẩn đoán ban đầu, đánh giá mức độ nặng, đánh giá hiệu quả điều trị [11].
Đối với nhóm NCT, một số thang đo được thiết kế chuyên biệt để phù hợp với đặc thù tâm lý và sinh lý, giúp giảm thiểu nhầm lẫn với các triệu chứng lão hóa hoặc bệnh lý đồng mắc. Nổi bật là thang GDS phiên bản 30 hoặc 15 mục, được phát triển bởi Yesavage và cộng sự năm 1982, với độ nhạy 84-92% và độ đặc hiệu 62-89% ở NCT, tập trung vào các triệu chứng cảm xúc mà tránh các dấu hiệu somatic thường bị che lấp bởi bệnh lý thể chất [12,13]. GDS dễ sử dụng, không yêu cầu đào tạo chuyên sâu và đã được chứng minh hiệu quả trong các nghiên cứu cộng đồng và lâm sàng tại Việt Nam như nghiên cứu của Nguyễn Minh Tú và cộng sự [14]. Ngoài ra, thang đo CSDD dành cho NCT có sa sút trí tuệ, kết hợp quan sát và phỏng vấn, với độ tin cậy cao [13]. Những thang đo này giúp phát hiện sớm trầm cảm ở NCT, nơi tỉ lệ bỏ sót cao do kỳ thị hoặc triệu chứng không điển hình [15].
HAM – D là thang đo chuẩn trong lâm sàng tuy nhiên cần đến 15-30 phút thời gian của bác sĩ lâm sàng do đó không khả thi trong nhiều cơ sở thực hành. Bên cạnh đó, thang HAM – D cũng khá phức tạp và bác sĩ lâm sàng phải được đào tạo. Thang tự đánh giá trầm cảm BECK gồm 21 mục và Zung gồm 20 mục có thể được sử dụng nhưng độ nhạy thấp hơn HAM – D. Trong nghiên cứu này, chúng tôi chọn sử dụng thang đo PHQ – 9 do Spitzer, Williams và Kroenke phát triển năm 1999, dựa trên 9 tiêu chí DSM-IV với độ nhạy và độ đặc hiệu lên tới 88% khi điểm cắt lớn hơn 10 [11,16]. Thang đo trầm cảm PHQ – 9 có độ dài bằng một nửa so với các thang đo trầm cảm khác, độ nhạy, độ đặc hiệu tương đương, bao gồm 9 tiêu chí, dao động từ 0 đến 27 điểm, mỗi mục trong chín mục được tính từ 0 (không chút nào), 1 (vài ngày), 2 (hơn một nửa số ngày) đến 3 (gần như mọi ngày). Một mục được thêm vào cuối cùng của thang đánh giá là hỏi bệnh nhân đã đánh dấu bất kì vấn đề nào trong bảng câu hỏi đánh giá là “Những vấn đề này đã gây khó khăn cho bạn như thế nào trong công việc ở nhà và trong mối quan hệ với người khác” [11,16]. Tổng số điểm PHQ – 9 cho biết mức độ nặng nhẹ của trầm cảm giúp gợi ý hướng xử trí phù hợp [10]. Trong nghiên cứu này, thang PHQ – 9 được sử dụng để sàng lọc RLTCCY ở NCT với điểm cắt là 5 nhằm tối ưu hóa khả năng phát hiện sớm các trường hợp trầm cảm, đặc biệt ở mức độ nhẹ [11].
IV. KẾT LUẬN
Rối loạn trầm cảm chủ yếu ở người cao tuổi là một vấn đề sức khỏe tâm thần quan trọng, có ảnh hưởng sâu sắc đến chức năng hoạt động, chất lượng cuộc sống và nguy cơ tử vong của người bệnh. Do đặc điểm lâm sàng ở nhóm tuổi này thường không điển hình và dễ bị che lấp bởi các bệnh lý cơ thể kèm theo, việc nhận diện và chẩn đoán trầm cảm vẫn còn nhiều thách thức trong thực hành lâm sàng. Việc tiếp cận chẩn đoán cần dựa trên sự kết hợp giữa đánh giá lâm sàng toàn diện, áp dụng các tiêu chuẩn chẩn đoán và sử dụng các thang đo sàng lọc phù hợp. Phát hiện sớm và đánh giá đúng mức độ trầm cảm sẽ giúp định hướng các can thiệp điều trị kịp thời, bao gồm điều trị bằng thuốc và các biện pháp tâm lý xã hội, từ đó góp phần cải thiện tiên lượng và nâng cao chất lượng cuộc sống cho người cao tuổi.
TÀI LIỆU THAM KHẢO
1. World Health Organization Website; [updated March 31, 2023; cited 2024 May 9]. Available from: https://www.who.int/news-room/fact-sheets/detail/depression.
2. Sadock BJ. Kaplan & Sadock’s synopsis of psychiatry. 12th ed. Philadelphia: Lippincott Williams & Wilkins; 2022. 3768 p.
3. World Health Organization. Ageing and health. [Internet]. Geneva: World Health Organization Website; [updated October 1, 2022; cited 2024 May 9]. Available from: https://www.who.int/news-room/fact-sheets/detail/ageing-and-health.
4. Ban chỉ đạo tổng điều tra dân số và nhà ở Trung ương. Kết quả tổng điều tra dân số và nhà ở: Nhà xuất bản thống kê; 2019.
5. Tổng cục thống kê, UNFPA. Điều tra dân số và nhà ở giữa kì 2014: Cơ cấu tuổi, giới tính và một số vấn đề kinh tế xã hội ở Việt Nam: Nhà xuất bản Thông tấn; 2016.
6. World Health Organization. Depression. [Internet]. Geneva: World Health Organization Website; [cited 2024 May 11]. Available from: https://www.who.int/health-topics/depression#tab=tab_1.
7. Yen Phi HN, Quoc Tho T, Xuan Manh B, Anh Ngoc T, Minh Chau PT, Trung Nghia N, et al. Prevalence of depressive disorders in a primary care setting in Ho Chi Minh City, Vietnam: A cross-sectional epidemiological study. Int J Psychiatry Med. 2023 Mar;58(2):86-101. doi: 10.1177/00912174221141757.
8. American Psychiatric Association. Diagnostic and Statistical manual of mental disorders: DSM-5-TR. 5th text revision ed. Washington, DC: American Psychiatric Association Publishing; 2022. 1050 p.
9. Tartt AN, Mariani MB, Hen R, Mann JJ, Boldrini M. Dysregulation of adult hippocampal neuroplasticity in major depression: pathogenesis and therapeutic implications. Molecular psychiatry. 2022;27(6):2689-99. doi: 10.1038/s41380-022-01520-y.
10. Lam RW, McIntosh D, Wang J, Enns MW, Kolivakis T, Michalak EE, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) 2016 clinical guidelines for the management of adults with major depressive disorder: section 1. Disease burden and principles of care. The Canadian Journal of Psychiatry. 2016;61(9):510-23.
11. Kroenke K, Spitzer RL, Williams JB. The PHQ‐9: validity of a brief depression severity measure. Journal of general internal medicine. 2001;16(9):606-13. doi: 10.1046/j.1525-1497.2001.016009606.x.
12. Cheung ESL, Mui AC. Gender Variation and Late-life Depression: Findings from a National Survey in the USA. Ageing International. 2023;48(1):263-80. doi: 10.1007/s12126-021-09471-5.
13. Chew-Graham C, Ray M. Mental Health and Older People: A Guide for Primary Care Practitioners. Switzerland: Springer Nature; 2016. 364 p.
14. Nguyễn Minh Tú, Nguyễn Thị Mai, Trần Thị Hoa, Nguyễn Võ Trà Mi, Trần Thị Quỳnh Tâm, Lê Thị Lan và cộng sự. Nghiên cứu tỷ lệ trầm cảm và một số yếu tố liên quan ở người cao tuổi tại một số xã, phường tỉnh Thừa Thiên Huế. Journal of Medicine and Pharmacy. 2021;11(2):60-9. doi: 10.34071/jmp.2021.2.9.rs. Switzerland: Springer Nature; 2016. 364 p.
15. Mulat N, Gutema H, Wassie GT. Prevalence of depression and associated factors among elderly people in Womberma District, north-west, Ethiopia. BMC psychiatry. 2021;21:1-9. doi: 10.1186/s12888-021-03145-x.
16. Nguyễn Trung Nghĩa. Giá trị và độ tin cậy của thang đo PHQ-9 phiên bản tiếng việt trên đối tượng sinh viên y khoa [Luận án Thạc sĩ Y học]: Đại học Y dược TP.HCM.
Cùng chuyên mục

Giá trị dược lý của rau má (Centella asiatica) trong y học cổ truyền và tiềm năng ứng dụng trong chăm sóc sức khỏe hiện đại
10:39 | 07/04/2026 Bài báo Khoa học
Các tin khác

Đánh giá sự tuân thủ điều trị của người bệnh tăng huyết áp tại Bệnh viện Y dược cổ truyền Trà Vinh
18:00 | 29/01/2026 Bài báo Khoa học

Phòng và điều trị bệnh sa sút trí nhớ theo Y học Cổ truyền
11:57 | 21/01/2026 Bài báo Khoa học

Phương pháp luyện thiền: hỗ trợ phòng ngừa sa sút trí tuệ và cải thiện trí nhớ
11:56 | 21/01/2026 Bài báo Khoa học

Kích hoạt não bộ xã hội: Oxytocin, gắn kết và sức khỏe tinh thần cộng đồng
11:56 | 21/01/2026 Bài báo Khoa học

Thiền chánh niệm trong việc cải thiện suy giảm trí nhớ ở người cao tuổi
11:55 | 21/01/2026 Bài báo Khoa học

Những thay đổi cùa cơ thể khi có tuổi và nhu cầu dinh dưỡng ở người có tuổi
11:55 | 21/01/2026 Bài báo Khoa học

10 Cách thức tuyệt vời giúp cải thiện tăng cường trí nhớ
11:55 | 21/01/2026 Bài báo Khoa học

Ứng dụng của thuốc quy tỳ nghi hưng long trong chăm sóc sức khỏe bảo vệ não bộ cho trẻ rối loạn phổ tự kỷ (asd) và tăng động giảm chú ý (adhd)
11:54 | 21/01/2026 Bài báo Khoa học

Tác động của aga trầm hương lên sóng não và trạng Thái thiền trong cơ chế tự chữa lành
01:57 | 20/01/2026 Bài báo Khoa học

