Tiếp cận chẩn đoán bệnh nhân táo bón mạn tính do đờ đại tràng
Tóm tắt:
Mục tiêu: Bài viết nhằm trình bày cách tiếp cận chẩn đoán bệnh nhân táo bón mạn tính nghi ngờ do đờ đại tràng dựa trên sự kết hợp giữa đánh giá lâm sàng và các phương pháp cận lâm sàng. Trong đó, đánh giá lâm sàng tập trung vào khai thác triệu chứng theo tiêu chí Rome IV, mức độ táo bón theo thang điểm Wexner và đặc điểm phân theo thang phân Bristol. Đồng thời, bài viết cũng làm rõ vai trò của các phương tiện cận lâm sàng chức năng như đo áp lực hậu môn – trực tràng, nghiệm pháp tống bóng, khảo sát thời gian lưu thông đại tràng bằng X-quang, chụp X-quang đi cầu và MRI động học sàn chậu nhằm xác định cơ chế bệnh sinh, phân biệt với rối loạn tống xuất phân và hỗ trợ chẩn đoán táo bón do đờ đại tràng.
Từ khóa: Táo bón mạn tính, đờ đại tràng, tiêu chí Rome IV, thang điểm Wexner
Abstract:
Objective: This article aims to present a diagnostic approach to patients with chronic constipation suspected to be caused by colonic inertia, based on the integration of clinical evaluation and paraclinical investigations. Clinical assessment focuses on symptom evaluation according to the Rome IV criteria, the severity of constipation using the Wexner score, and stool characteristics based on the Bristol Stool Form Scale. In addition, the article clarifies the role of functional diagnostic modalities, including anorectal manometry, the balloon expulsion test, colonic transit time assessment using radiopaque markers on X-ray, defecography, and dynamic pelvic floor MRI. These methods are essential for identifying underlying pathophysiological mechanisms, differentiating colonic inertia from defecatory disorders, and supporting the diagnosis of chronic constipation due to colonic inertia.
Keywords: Chronic constipation, colonic inertia, Rome IV criteria, Wexner score.
Doi:
Ngày nhận bài: 22/01/2026
Ngày hoàn thiện biên tập: 25/01/2026
Ngày duyệt đăng: 25/01/2026
I. ĐẶT VẤN ĐỀ
Táo bón mạn tính là một rối loạn đi tiêu thường gặp trong thực hành lâm sàng, với tỷ lệ mắc khoảng 15% trong dân số chung và có thể tăng lên đến 33,5% ở nhóm người ≥60 tuổi. Tình trạng này không chỉ gây khó chịu kéo dài mà còn ảnh hưởng đáng kể đến chất lượng cuộc sống của người bệnh, đồng thời tạo thêm gánh nặng cho hệ thống chăm sóc y tế. Theo y văn, táo bón (TB) được phân thành hai nhóm chính là TB nguyên phát và TB thứ phát. Trong đó, TB do đại tràng (ĐT) lưu thông chậm, hay còn gọi là TB do đờ ĐT, chiếm khoảng 37% các trong các nguyên nhân nguyên phát. Đặc trưng của TB này là khó điều trị hay đáp ứng kém khi điều trị bằng chất xơ và thuốc nhuận tràng, thời gian lưu thông ĐT bị trì hoãn bất thường mà không có phình ĐT và các triệu chứng gợi ý khó tống xuất phân. Phẫu thuật là phương án điều trị tối ưu trên nhóm bệnh nhân (BN) này.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Trong thực hành lâm sàng, biểu hiện của TB do đờ ĐT thường không đặc hiệu và có thể chồng lấp với các rối loạn tống xuất phân, do đó việc tiếp cận chẩn đoán cần được thực hiện một cách hệ thống. Đánh giá ban đầu dựa trên các triệu chứng lâm sàng theo tiêu chí Rome IV, đồng thời lượng giá mức độ nặng bằng thang điểm Wexner,... Bên cạnh đó, các phương pháp cận lâm sàng đóng vai trò quan trọng trong việc xác định cơ chế bệnh sinh, bao gồm đo áp lực hậu môn – trực tràng, khảo sát thời gian lưu thông ĐT bằng X quang, chụp cộng hưởng từ động học sàn chậu và chụp X quang đi cầu nhằm đánh giá chức năng tống xuất cũng như phát hiện các bất thường vùng hậu môn – trực tràng.
Tuy nhiên, quy trình tiếp cận chẩn đoán bệnh nhân táo bón mạn tính do đờ ĐT hiện vẫn chưa thống nhất giữa các cơ sở y tế. Do đó, việc mô tả phương pháp chẩn đoán dựa trên đặc điểm lâm sàng kết hợp với các phương tiện cận lâm sàng là cần thiết, nhằm nâng cao độ chính xác trong chẩn đoán và định hướng điều trị phù hợp.
III. KẾT QUẢ
3.1. Định nghĩa và nguyên nhân đờ đại tràng
Định nghĩa táo bón thường gặp khó khăn do tính chủ quan của triệu chứng và sự khác biệt giữa các cá thể. Vì vậy, tiêu chuẩn Rome được xây dựng nhằm chuẩn hóa chẩn đoán các rối loạn chức năng tiêu hóa, trong đó phiên bản mới nhất là Rome IV năm 2016.
Đờ ĐT được xem là một dạng TB nguyên phát, đặc trưng bởi tình trạng giảm hoặc mất nhu động ĐT dẫn đến kéo dài thời gian lưu thông phân, trong khi không có bằng chứng của tắc nghẽn đường ra.
Định nghĩa được chấp nhận nhiều nhất là đờ ĐT hay còn gọi là TB lưu thông chậm đặc trưng bởi sự mất khả năng của ĐT trong việc hình thành khối phân và di chuyển phân từ manh tràng đến ĐT chậu hông – trực tràng ít nhất 1 lần mỗi 3 ngày. Đặc biệt sự chậm trễ trong quá trình lưu thông của ĐT không do bất kỳ nguyên nhân nào khác.
3.2. Dịch tễ học về táo bón và táo bón do đờ đại tràng
Phân tích gộp từ 45 nghiên cứu, đại diện cho 80 quần thể với 275.260 người ≥18 tuổi, cho thấy tỷ lệ TB chức năng khoảng 15,3% (KTC 95%: 8,1–24,4%), khá tương đồng giữa các khu vực với mức 14–16% Tỷ lệ này có xu hướng tăng theo tuổi, đặc biệt ở nhóm ≥60 tuổi, và cao hơn ở những người có điều kiện kinh tế – xã hội thấp. Phần lớn dữ liệu hiện có được thu thập tại Bắc Mỹ và Bắc Âu, trong khi các nghiên cứu từ Nam Á, châu Phi và Trung Mỹ còn thiếu, và chỉ một số ít đến từ Nam Mỹ và Trung Đông. Những kết quả này cho thấy TB mạn tính là một trong những rối loạn tiêu hóa phổ biến, đứng hàng thứ sáu trong các triệu chứng tiêu hóa thường gặp.
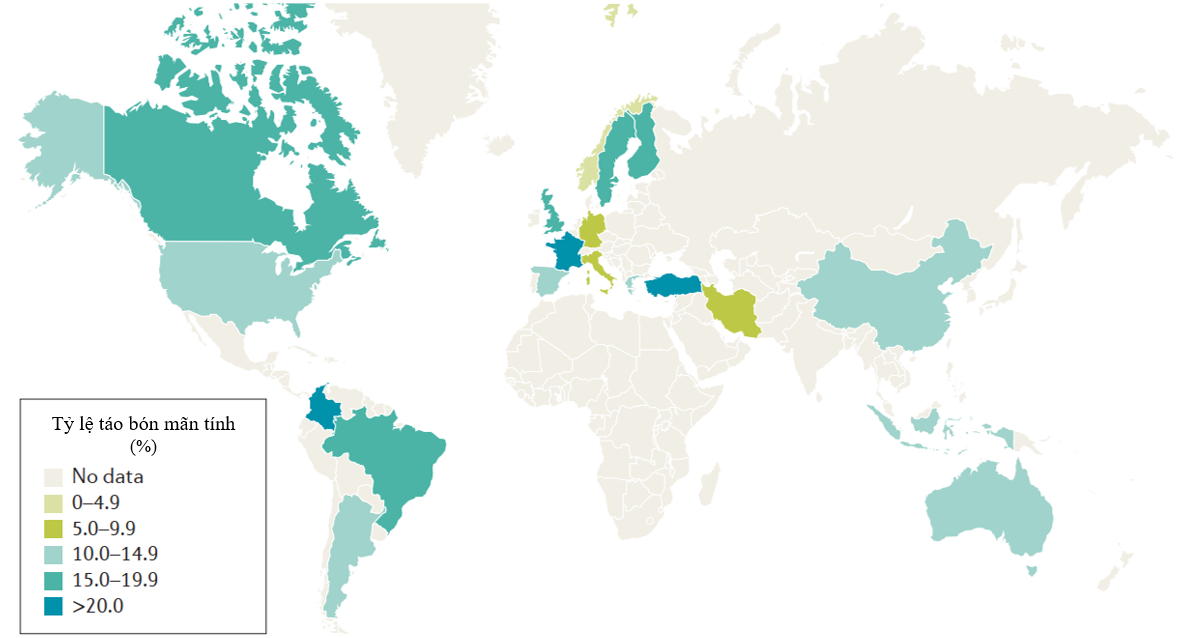 |
| Hình 1. Tỷ lệ táo bón mạn tính toàn cầu “Nguồn: Camilleri, 2017” |
Khảo sát dựa trên tiêu chuẩn Rome IV ghi nhận tỷ lệ TB mạn tính khoảng 9%, trong đó 6% là TB chức năng, còn lại 3% thuộc hội chứng ruột kích thích thể TB và TB do opioid; TB do đờ ĐT chiếm khoảng 3% trong các trường hợp này. Bệnh lý này cũng gây gánh nặng kinh tế đáng kể, với chi phí xét nghiệm chẩn đoán ước tính gần 7 tỷ USD mỗi năm.
Tại Việt Nam, khảo sát của Vietnam Health Monitor cho thấy khoảng 28,7% dân số ghi nhận có triệu chứng TB trong vòng 12 tháng.
3.3. Táo bón do đờ đại tràng trong phân loại của Rome IV
Trong các phân nhóm trước đây, TB do đờ ĐT chưa được đề cập rõ ràng. Theo tiêu chuẩn Rome IV năm 2016, rối loạn tiêu hóa chức năng, bao gồm TB, được phân loại một cách khái quát hơn. Theo đó, TB mạn tính được chia thành bốn nhóm chính: (1) TB chức năng, (2) hội chứng ruột kích thích thể TB, (3) TB do sử dụng thuốc opioid và (4) rối loạn vận động sàn chậu hay TB do tắc nghẽn ngõ ra. Trong hệ thống phân loại này, TB do đờ ĐT được xem là một dạng của TB chức năng và chiếm khoảng 13–37% trong các nghiên cứu.
Nguyên nhân của TB mạn tính do đờ ĐT đến nay vẫn chưa được xác định rõ và thường được xem là tình trạng TB lưu thông chậm vô căn.
3.4. Sinh lý bệnh
Vận động ĐT bình thường là một quá trình phức tạp với các cơn co bóp lan truyền và không lan truyền, trong đó các cơn co bóp lan truyền biên độ cao (HAPCs) đóng vai trò quan trọng trong việc di chuyển khối lượng lớn phân trong lòng ĐT. Ở BN táo bón do đờ ĐT, số lượng và thời gian xuất hiện các HAPCs giảm rõ rệt, dẫn đến kéo dài thời gian lưu thông ĐT.6
Sinh lý bệnh của đờ ĐT chưa được hiểu đầy đủ, tuy nhiên nhiều nghiên cứu cho thấy có sự suy giảm hoạt động nhu động ĐT do giảm đáp ứng với kích thích cholinergic, giảm hoạt động điện của cơ trơn và giảm khả năng co bóp của ĐT. BN thường có phản ứng nhu động yếu hoặc không có với các kích thích sinh lý như bữa ăn hoặc kích thích dược lý như neostigmine hay bisacodyl.
Ngoài ra, rối loạn chức năng hệ thần kinh ruột, hệ thần kinh tự chủ và các yếu tố nội tiết – thần kinh (như serotonin, progesterone, cholecystokinin…) cũng được cho là liên quan đến bệnh sinh của đờ ĐT. Một số thay đổi mô học cũng được ghi nhận như giảm số lượng tế bào kẽ Cajal – các tế bào điều hòa nhịp nhu động ĐT bất thường. thay đổi cấu trúc mạng lưới thần kinh ruột và tăng các tế bào viêm như dưỡng bào và đại thực bào, góp phần làm suy giảm hoạt động vận động của ĐT.
TIẾP CẬN CHẨN ĐOÁN ĐỜ ĐẠI TRÀNG
3.5. Lâm sàng
Tiếp cận ban đầu BN táo bón mạn tính do đờ ĐT bao gồm khai thác tiền sử, bệnh sử và khám lâm sàng toàn diện nhằm loại trừ các nguyên nhân thứ phát như thuốc, bệnh toàn thân, chế độ ăn ít chất xơ, ít vận động hoặc tiền sử phẫu thuật vùng bụng – chậu.4 Các triệu chứng thường gặp gồm rặn nhiều (79%), phân cứng (71%), đau bụng (62%), đầy hơi (57%), đi cầu không thường xuyên (57%) và cảm giác đi cầu không hết phân (54%).
Đánh giá lâm sàng cần chú ý các dấu hiệu cảnh báo như chảy máu trực tràng, thiếu máu thiếu sắt, sụt cân không chủ ý, khởi phát TB đột ngột, thay đổi thói quen đi cầu hoặc tiền sử gia đình ung thư đại – trực tràng nhằm loại trừ bệnh lý thực thể. Thăm khám hậu môn – trực tràng giúp phát hiện tổn thương tại chỗ và đánh giá chức năng cơ thắt hậu môn, phương pháp này có giá trị trong sàng lọc rối loạn đi cầu với độ nhạy 93,2%, độ đặc hiệu 58,7% và giá trị tiên đoán dương 91%.
Chẩn đoán TB chức năng dựa trên tiêu chuẩn Rome IV (2016) khi có ≥2 triệu chứng như rặn nhiều, phân cứng, cảm giác đi cầu không hết, cảm giác tắc nghẽn hậu môn, cần trợ giúp khi đi cầu hoặc đi cầu <3 lần>
Thời gian lưu thông ĐT có thể được ước tính thông qua thang phân Bristol (BSFS). Trong đó, phân dạng 1–2 gợi ý tình trạng lưu thông chậm, trong khi dạng 6–7 liên quan đến lưu thông nhanh. Một nghiên cứu cho thấy phân loại Bristol <3 có độ nhạy 85% và độ đặc hiệu 82% trong dự đoán lưu thông chậm của toàn bộ ruột, đồng thời có độ nhạy 82% và độ đặc hiệu 83% trong dự đoán lưu thông chậm ở ĐT.
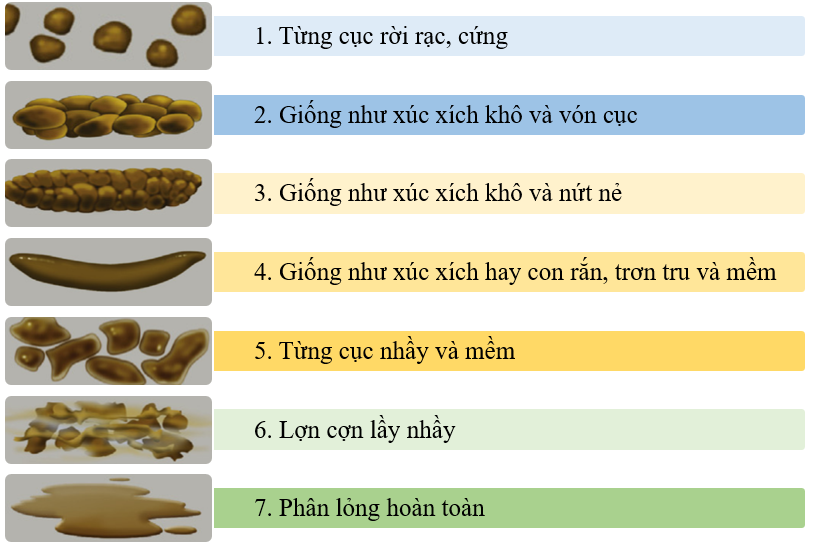 |
| Hình 2. Thang đo dạng phân Bristol “Nguồn: Patel, 2015" |
Mức độ TB được đánh giá bằng thang điểm Wexner (0–30 điểm), trong đó >15 điểm được xem là TB nặng gồm có 8 tiêu chí21:
1) Số lần đi cầu
2) Đi cầu đau, khó khăn
3) Cảm giác đi cầu không hết phân
4) Đau bụng khi đi cầu
5) Thời gian ngồi trong cầu (phút)
6) Cần dùng thuốc nhuận tràng, kích thích – thụt tháo, móc phân
7) Mọi cố gắng giúp đi cầu trong vòng 24 giờ đầu đều không thành công
8) Tiền sử TB (năm)
Chẩn đoán đờ ĐT được khi BN táo bón mạn tính không đáp ứng với điều trị bảo tồn sau khi đã loại trừ rối loạn tống xuất phân và các nguyên nhân thực thể. Ngoài ra, cần phân biệt đờ ĐT với hội chứng ruột kích thích loại táo bón khi BN táo bón ít nhất 25% loại phân Bristol 1 và 2, ít hơn 25% loại phân Bristol 6 và 7 kèm đau bụng ít nhất 1 ngày/tuần. Cơn đau liên quan đến ít nhất 2 trong số các yếu tố sau
1) Thay đổi tuần suất đi cầu à đi cầu không thường xuyên;
2) Thay đổi dạng phân à phân cứng hơn;
3) Liên quan đến việc đi cầu.
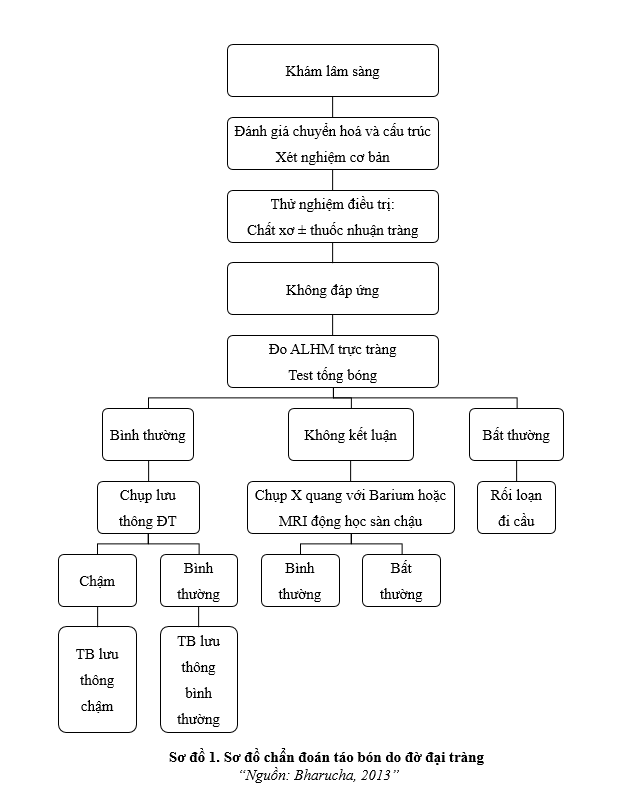 |
3.6. Cận lâm sàng
Theo tiêu chí Rome IV, để chẩn đoán BN có rối loạn đi cầu phải cần có ít nhất 2 xét nghiệm cho thấy sự suy giảm khả năng đào thải phân ở trực tràng mà không có tổn thương cấu trúc, bao gồm
Xét nghiệm tống bóng bất thường.Đo ALHM trực tràng hoặc điện cơ bề mặt hậu môn bất thường hoặc chụp MRI động học sàn chậu.
3.6.1. Xét nghiệm
Khai thác tiền sử có thể gợi ý các nguyên nhân toàn thân gây TB mạn tính chẳng hạn như suy giáp, đái tháo đường, nhiễm trùng, tăng canxi máu hoặc bệnh celiac. Mặc dù bệnh celiac thường được coi là bệnh tiêu chảy, nhưng cứ 10 BN thì có 1 người bị TB. Trong trường hợp không có dấu hiệu cảnh báo, không nên sử dụng các xét nghiệm thường quy,17 ngoại trừ những trường hợp phải phẫu thuật.
3.6.2. Đo áp lực hậu môn trực tràng và tống bóng
Đo ALHM trực tràng là phương pháp thăm dò chức năng quan trọng nhằm đánh giá áp lực hậu môn, chức năng cảm giác trực tràng và hỗ trợ phân biệt các rối loạn đi cầu.
Phản xạ ức chế trực tràng hậu môn là sự giảm áp lực hậu môn khi nghỉ gây ra do căng trực tràng và được chi phối bởi đám rối TK ruột. Được khảo sát bằng cách bơm nhanh 50 ml không khí vào bóng trực tràng nếu không có phản xạ này có thể bị Chagas hoặc Hirschsrung.
Độ nhạy cảm và khả năng giãn nở trực tràng được đánh giá bằng cách bơm khí với tốc độ 10 ml/giây cho đến khi xuất hiện cảm giác đầu tiên, sau đó tăng dần 30 ml mỗi lần đến tối đa 250 ml; các ngưỡng tham khảo thường gồm 20 ml (cảm giác đầu tiên), 100 ml (cảm giác muốn đi cầu), 150 ml (muốn đi cầu liên tục) và >200 ml (dung nạp tối đa).34
Nghiệm pháp tống bóng và đo ALHM trực tràng được thực hiện đồng thời, để sàng lọc rối loạn tống xuất phân vì độ đặc hiệu cao lên đến 80 – 90% nhưng độ nhạy thấp 50%,35 có giá trị tiên đoán âm tính là 97%. Thử nghiệm sử dụng bóng dài khoảng 4 cm chứa 50 ml nước ấm đặt vào trực tràng, sau đó yêu cầu BN rặn tống bóng; thời gian tống bóng bình thường ≤1 phút. Khi dùng ống thông Foley bơm 50 ml, thời gian tống bóng bình thường ≤2 phút.
3.6.3. Chụp lưu thông đại tràng
Chụp lưu thông ĐT đánh giá khách quan tốc độ và thời gian lưu thông của phân trong ĐT. Hiện có 3 phương pháp gồm đánh dấu cản quang, xạ hình lưu thông ĐT và viên nang di động không dây.
Trong số phương pháp trên, kỹ thuật đánh dấu cản quang với Sitzmarks đơn giản và được sử dụng phổ biến nhất. Không cần thiết làm sạch ruột trước khi thực hiện. Thử nghiệm này được thực hiện bằng cách uống một viên nang chứa 24 vòng cản quang, sau đó chụp X – quang bụng ở tư thế đứng vào ngày thứ 3 hoặc ngày thứ 5 kể từ khi uống viên nang. Lưu thông ĐT bình thường khi có >80% số vòng được đào thải. Lưu thông ĐT chậm khi có >20% (≥6 vòng) còn lại vào ngày thứ 3 hoặc ngày thứ 5.Một hình ảnh minh hoạ lưu thông ĐT chậm được chụp vào ngày thứ 5 sau khi uống 24 vòng cản quang, có 21 vòng bị giữ lại trong ĐT.
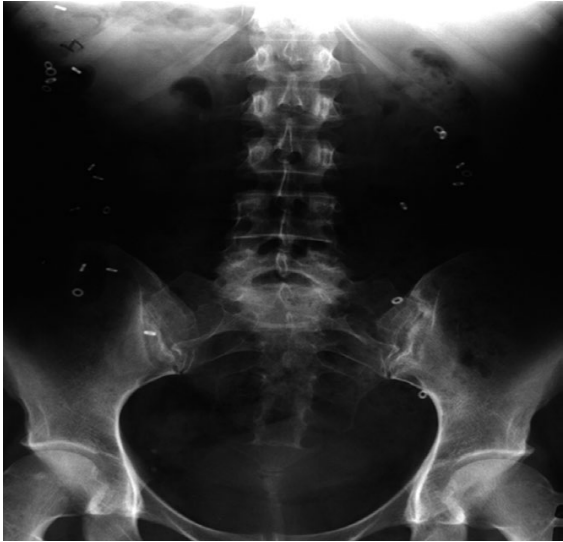 |
| Hình 3. Đánh giá lưu thông đại tràng bằng Sitzmarks “Nguồn: Bharucha, 2019" |
3.6.4. Chụp cộng hưởng từ động học sàn chậu
Chỉ định chụp MRI động học sàn chậu được đưa ra khi có sự khác biệt giữa đặc điểm lâm sàng và các xét nghiệm ban đầu, hoặc khi có sự không nhất quán giữa kết quả đo ALHM trực tràng với nghiệm pháp tống bóng, hoặc khi nghi ngờ BN bị sa tạng vùng chậu trên lâm sàng như sa bàng quang, sa trực tràng và lồng trực tràng. Cho phép đánh giá toàn diện giải phẫu sàn chậu, cơ thắt hậu môn và chuyển động của sàn chậu mà không cần tiếp xúc với bức xạ.
3.6.5. Chụp X – quang đi cầu
Được chỉ định giống như MRI, barium được đưa vào trực tràng và ĐT chậu hông sau đó ghi hình ảnh giải phẫu và chuyển động sàn chậu khi BN nghỉ ngơi, ho và rặn để tống barium ra ngoài. Các thông số đánh giá chuyển động của HMTT gồm góc HMTT (Hình 1.13), độ sa của đáy chậu, đường kính hậu môn, độ lún của cơ mu trực tràng và hình ảnh chất cản quang trong trực tràng.
IV. KẾT LUẬN
Táo bón mạn tính do đờ ĐT là một dạng rối loạn chức năng ĐT đặc trưng bởi tình trạng lưu thông ĐT chậm và thường đáp ứng kém với điều trị bảo tồn. Việc tiếp cận chẩn đoán cần được thực hiện một cách hệ thống, bắt đầu từ đánh giá lâm sàng theo tiêu chuẩn Rome IV kết hợp với các thang điểm lượng giá mức độ táo bón như Wexner và thang phân Bristol. Các phương tiện cận lâm sàng chức năng như đo áp lực hậu môn – trực tràng, nghiệm pháp tống bóng, khảo sát thời gian lưu thông ĐT, chụp X-quang đi cầu và MRI động học sàn chậu đóng vai trò quan trọng trong xác định cơ chế bệnh sinh và loại trừ rối loạn tống xuất phân. Cách tiếp cận chẩn đoán toàn diện giúp xác định chính xác táo bón do đờ ĐT, từ đó định hướng chiến lược điều trị phù hợp cho người bệnh.
TÀI LIỆU THAM KHẢO
1. Everhart JE, Ruhl CE. Burden of digestive diseases in the United States part II: lower gastrointestinal diseases. Gastroenterology. Mar 2009;136(3):741-54. doi:10.1053/j.gastro.2009.01.015
2. Aziz I, Whitehead WE, Palsson OS, et al. An approach to the diagnosis and management of Rome IV functional disorders of chronic constipation. Expert Rev Gastroenterol Hepatol. Jan 2020;14(1):39-46. doi:10.1080/17474124.2020.1708718
3. Belsey J, Greenfield S, Candy D, et al. Systematic review: impact of constipation on quality of life in adults and children. Aliment Pharmacol Ther. May 2010;31(9):938-49. doi:10.1111/j.1365-2036.2010.04273.x
4. Soares ASGF, Barbosa LER. Colonic Inertia: approach and treatment. Journal of Coloproctology. 2021;37(01):063-071. doi:10.1016/j.jcol.2016.05.006
5. Bassotti G, Roberto GD, Sediari L, et al. Toward a definition of colonic inertia. World J Gastroenterol. Sep 1 2004;10(17):2465-7. doi:10.3748/wjg.v10.i17.2465
6. Tillou J, Poylin V. Functional Disorders: Slow-Transit Constipation. Clin Colon Rectal Surg. Feb 2017;30(1):76-86. doi:10.1055/s-0036-1593436
7. Pikarsky AJ, Singh JJ, Weiss EG, et al. Long-term follow-up of patients undergoing colectomy for colonic inertia. Dis Colon Rectum. Feb 2001;44(2):179-83. doi:10.1007/BF02234290
8. McCoy JA, Beck DE. Surgical management of colonic inertia. Clin Colon Rectal Surg. Mar 2012;25(1):20-3. doi:10.1055/s-0032-1301755
9. Alame AM, Bahna H. Evaluation of constipation. Clin Colon Rectal Surg. Mar 2012;25(1):5-11. doi:10.1055/s-0032-1301753
10. Marchesi F, Percalli L, Pinna F, et al. Laparoscopic subtotal colectomy with antiperistaltic cecorectal anastomosis: a new step in the treatment of slow-transit constipation. Surg Endosc. Jun 2012;26(6):1528-33. doi:10.1007/s00464-011-2092-4
11. Andromanakos NP, Pinis SI, Kostakis AI. Chronic severe constipation: current pathophysiological aspects, new diagnostic approaches, and therapeutic options. Eur J Gastroenterol Hepatol. Mar 2015;27(3):204-14. doi:10.1097/MEG.0000000000000288
12. Barberio B, Judge C, Savarino EV, et al. Global prevalence of functional constipation according to the Rome criteria: a systematic review and meta-analysis. The lancet Gastroenterology & hepatology. Aug 2021;6(8):638-648. doi:10.1016/s2468-1253(21)00111-4
13. Camilleri M, Ford AC, Mawe GM, et al. Chronic constipation. Nat Rev Dis Primers. Dec 14 2017;3:17095. doi:10.1038/nrdp.2017.95
14. Suares NC, Ford AC. Prevalence of, and risk factors for, chronic idiopathic constipation in the community: systematic review and meta-analysis. Am J Gastroenterol. Sep 2011;106(9):1582-91; quiz 1581, 1592. doi:10.1038/ajg.2011.164
15. Wald A, Bharucha AE, Limketkai B, et al. ACG Clinical Guidelines: Management of Benign Anorectal Disorders. Am J Gastroenterol. Oct 1 2021;116(10):1987-2008. doi:10.14309/ajg.0000000000001507
16. Palsson OS, Whitehead WE, van Tilburg MA, et al. Rome IV Diagnostic Questionnaires and Tables for Investigators and Clinicians. Gastroenterology. Feb 13 2016;doi:10.1053/j.gastro.2016.02.014
17. Wald A. Colonic Inertia and Megacolon. In: Rose. S, ed. Constipation: A Practical Approach to Diagnosis and Treatment. Springer; 2014:97-106.
18. Sbahi H, Cash BD. Chronic Constipation: a Review of Current Literature. Curr Gastroenterol Rep. Dec 2015;17(12):47. doi:10.1007/s11894-015-0471-z
19. Anh NT, Anh NH, Xuan DT, et al. Prevalence of constipation among older people at national geriatric hospital. Military pharmaco - Medicine. 2021;(4):195-202.
20. Lembo A, Camilleri M. Chronic constipation. N Engl J Med. Oct 2 2003;349(14):1360-8. doi:10.1056/NEJMra020995
21. Wexner SD, Duthie G. Constipation: etiology, evaluation and management. 2nd ed. Springer; 2006:265.
22. Vlismas LJ, Wu W, Ho V. Idiopathic Slow Transit Constipation: Pathophysiology, Diagnosis, and Management. Medicina (Kaunas, Lithuania). Jan 6 2024;60(1)doi:10.3390/medicina60010108
23. Wong SW, Lubowski DZ. Slow-transit constipation: evaluation and treatment. ANZ J Surg. May 2007;77(5):320-8. doi:10.1111/j.1445-2197.2007.04051.x
24. He CL, Burgart L, Wang L, et al. Decreased interstitial cell of cajal volume in patients with slow-transit constipation. Gastroenterology. Jan 2000;118(1):14-21. doi:10.1016/s0016-5085(00)70409-4
25. Lyford GL, He CL, Soffer E, et al. Pan-colonic decrease in interstitial cells of Cajal in patients with slow transit constipation. Gut. Oct 2002;51(4):496-501. doi:10.1136/gut.51.4.496
26. Lacy BE, Mearin F, Chang L, et al. Bowel Disorders. Gastroenterology. 05/2016 2016;150(6):1393-1407.e5. doi:10.1053/j.gastro.2016.02.031
27. Johanson JF, Kralstein J. Chronic constipation: a survey of the patient perspective. Aliment Pharmacol Ther. Mar 1 2007;25(5):599-608. doi:10.1111/j.1365-2036.2006.03238.x
28. Ford AC, Moayyedi P, Lacy BE, et al. American College of Gastroenterology monograph on the management of irritable bowel syndrome and chronic idiopathic constipation. Am J Gastroenterol. Aug 2014;109 Suppl 1:S2-26; quiz S27. doi:10.1038/ajg.2014.187
29. Foxx-Orenstein AE, Sarah. U. Chronic Constipation. In: Lacy BE CM, DiBaise JK,, ed. Functional and Motility Disorders of the Gastrointestinal Tract: A Case Study Approach. Springer New York; 2015:177-186.
30. Soh JS, Lee HJ, Jung KW, et al. The diagnostic value of a digital rectal examination compared with high-resolution anorectal manometry in patients with chronic constipation and fecal incontinence. Am J Gastroenterol. Aug 2015;110(8):1197-204. doi:10.1038/ajg.2015.153
31. Saad RJ, Rao SS, Koch KL, et al. Do stool form and frequency correlate with whole-gut and colonic transit? Results from a multicenter study in constipated individuals and healthy controls. Am J Gastroenterol. Feb 2010;105(2):403-11. doi:10.1038/ajg.2009.612
32. Patel P, Bercik P, Morgan DG, et al. Prevalence of organic disease at colonoscopy in patients with symptoms compatible with irritable bowel syndrome: cross-sectional survey. Scand J Gastroenterol. Jul 2015;50(7):816-23. doi:10.3109/00365521.2015.1007079
33. Bharucha AE, Dorn SD, Lembo A, et al. American Gastroenterological Association medical position statement on constipation. Gastroenterology. Jan 2013;144(1):211-7. doi:10.1053/j.gastro.2012.10.029
34. Costilla VC, Foxx-Orenstein AE. Overview of Testing of Motility and of the Anorectum. In: Rose. S, ed. Constipation: A practical Approach to Diagnosis and Treatment. Springer; 2014:21-39.
35. Rao SS, Patcharatrakul T. Diagnosis and Treatment of Dyssynergic Defecation. J Neurogastroenterol Motil. Jul 30 2016;22(3):423-35. doi:10.5056/jnm16060
36. Bharucha AE, Lacy BE. Mechanisms, Evaluation, and Management of Chronic Constipation. Gastroenterology. Apr 2020;158(5):1232-1249 e3. doi:10.1053/j.gastro.2019.12.034
37. Sun K, Xie X, Hu J, et al. Degree of transverse colon ptosis: an alternative surrogate for evaluation of slow transit constipation. Quantitative imaging in medicine and surgery. Sep 1 2023;13(9):5664-5675. doi:10.21037/qims-23-28
38. Bharucha AE, Anderson B, Bouchoucha M. More movement with evaluating colonic transit in humans. Neurogastroenterol Motil. Feb 2019;31(2):e13541. doi:10.1111/nmo.13541
Cùng chuyên mục

Giá trị dược lý của rau má (Centella asiatica) trong y học cổ truyền và tiềm năng ứng dụng trong chăm sóc sức khỏe hiện đại
10:39 | 07/04/2026 Bài báo Khoa học
Các tin khác

Phòng và điều trị bệnh sa sút trí nhớ theo Y học Cổ truyền
11:57 | 21/01/2026 Bài báo Khoa học

Phương pháp luyện thiền: hỗ trợ phòng ngừa sa sút trí tuệ và cải thiện trí nhớ
11:56 | 21/01/2026 Bài báo Khoa học

Kích hoạt não bộ xã hội: Oxytocin, gắn kết và sức khỏe tinh thần cộng đồng
11:56 | 21/01/2026 Bài báo Khoa học

Thiền chánh niệm trong việc cải thiện suy giảm trí nhớ ở người cao tuổi
11:55 | 21/01/2026 Bài báo Khoa học

Những thay đổi cùa cơ thể khi có tuổi và nhu cầu dinh dưỡng ở người có tuổi
11:55 | 21/01/2026 Bài báo Khoa học

10 Cách thức tuyệt vời giúp cải thiện tăng cường trí nhớ
11:55 | 21/01/2026 Bài báo Khoa học

Ứng dụng của thuốc quy tỳ nghi hưng long trong chăm sóc sức khỏe bảo vệ não bộ cho trẻ rối loạn phổ tự kỷ (asd) và tăng động giảm chú ý (adhd)
11:54 | 21/01/2026 Bài báo Khoa học

Tác động của aga trầm hương lên sóng não và trạng Thái thiền trong cơ chế tự chữa lành
01:57 | 20/01/2026 Bài báo Khoa học

Một số thảo dược hỗ trợ điều trị và phục hồi suy giảm trí nhớ
01:39 | 20/01/2026 Bài báo Khoa học



